- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:05.
- Modificat ultima dată 2025-11-02 20:14.
Chistul paraovarian
Conținutul articolului:
-
Cum apare un chist paraovarian?
- Mecanism de formare
- Motive de dezvoltare
- Simptome
- Diagnostic
-
Tratament
- Metoda laparoscopică
- Acces laparotomic operativ
- Prognoza
- Prezența educației paraovariene și a sarcinii
- Video
O formațiune benignă a cavității care se dezvoltă din apendicele periobital și are origine embrionară se numește chist paraovarian. Este adesea asimptomatic și este detectat prin examinarea cu ultrasunete a organelor pelvine. Plângerile apar cu o dimensiune semnificativă a neoplasmului și apariția complicațiilor. Chistul ovarian paraovarian nu se dizolvă singur, tratamentul este operativ.
Cum apare un chist paraovarian?
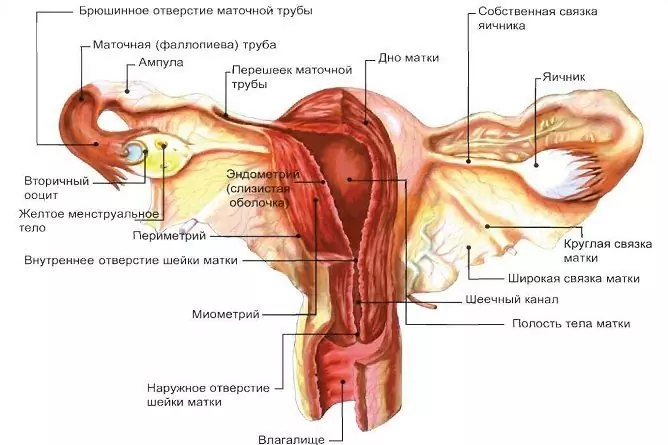
Atât bărbații, cât și femeile au organe care sunt așezate în timpul dezvoltării embrionare, dar nu se dezvoltă pe deplin. Sunt rudimentare sau și-au pierdut sensul. La femei, în apropierea fiecărui ovar, atât în dreapta, cât și în stânga, în ligamentul larg al uterului există o formațiune legată de organele rudimentare - acesta este apendicele perio-ovarian sau paraoforon. Este reprezentat de o rețea de tubuli subțiri, deconectați, care se termină orbește. Chisturile paraovariene apar din tubulii paraoforului atunci când procesele de dezvoltare embrionară sunt perturbate.
Mecanism de formare
Creșterea tumorilor chistice adevărate are loc datorită diviziunii celulelor epiteliale care acoperă suprafața interioară a capsulei lor. Aceste celule sunt capabile de degenerare patologică. Chistul paraoforon nu este adevărat, deoarece este format într-un mod complet diferit: tubulii produc lichid care nu are încotro, se acumulează, formând o cavitate. Creșterea volumului are loc datorită întinderii pereților de conținutul de lichid. Ca urmare a acestui mecanism de apariție, educația nu devine malignă.
Motive de dezvoltare
Baza pentru apariția formării chistice a paraoforonului este o încălcare a diferențierii țesuturilor în stadiul dezvoltării embrionare. Contribuiți la apariția sa:
- nereguli menstruale;
- pubertate prematura;
- boli endocrinologice (hiperfuncție, hipofuncție a glandei tiroide etc.);
- procese inflamatorii cronice ale zonei genitale feminine;
- aportul necontrolat de contraceptive hormonale;
- avorturi spontane;
- întreruperea artificială a sarcinii;
- plajă prelungită, pasiune pentru tăbăcirea artificială;
- proceduri termice excesive (băi fierbinți, aplicații de încălzire);
- scădere bruscă în greutate;
- obezitate.
Simptome
O formare a cavității poate fi complet asimptomatică și detectată de un ginecolog în timpul examinărilor preventive de rutină sau al examinării cu ultrasunete a organelor pelvine din alt motiv. Manifestările clinice se datorează de obicei dimensiunii mari a formației și complicațiilor sub forma:
- răsucirea picioarelor;
- ruperea capsulei;
- supuraţie.
În acest caz, reclamațiile vin în prim plan, semnalând o catastrofă în cavitatea abdominală. Acestea includ:
- crampe dureri abdominale;
- slăbiciune;
- greață și vărsături;
- ameţeală;
- sentiment de frică;
- frisoane;
- scăderea tensiunii arteriale;
- scăderea peristaltismului intestinal;
- hipertermie.
Când formarea apendicelui perio-ovarian atinge o dimensiune semnificativă și, în unele cazuri, diametrul său poate ajunge la 20 de centimetri, simptomele de comprimare ale organelor învecinate se află în prim-plan.
| Organ comprimat | Manifestari clinice |
| Vezică, ureter | Micțiuni frecvente, adesea însoțite de dureri de intensitate variabilă, dorințe false, senzație de golire incompletă a vezicii urinare. |
| Colon | Balonare, disconfort, durere în timpul mișcărilor intestinale, tendință la constipație sau frecvență crescută a scaunului. |
| Ovar | Durerea în regiunea iliacă dreaptă sau stângă, în funcție de localizarea formațiunii, adesea agravată de actul sexual, efortul fizic; încălcarea ritmului ciclului menstrual. |
Formarea cavității apendicelui perio-ovarian nu răspunde la fluctuațiile nivelului hormonilor sexuali, trăsătura sa caracteristică este absența dependenței intensității durerii de faza ciclului menstrual.
Diagnostic
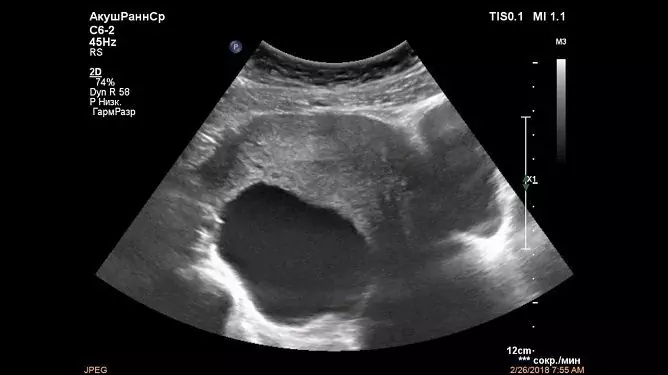
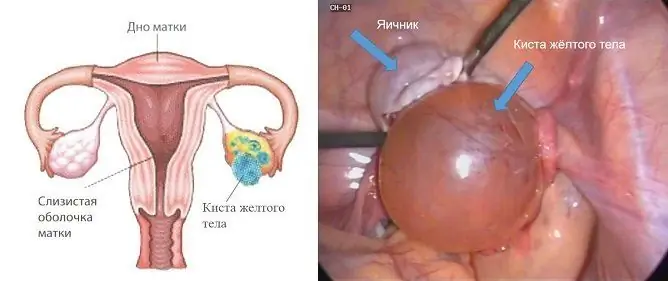
Un medic poate detecta un chist al apendicelui periobital în timpul unui examen ginecologic: o formare rotunjită a unei consistențe elastice dense este determinată de-a lungul marginii uterului sau deasupra acestuia, deplasabilă limitat, adesea nedureroasă. Dar diagnosticul final se stabilește după o ecografie. Dispozitivele moderne permit obținerea unei imagini tridimensionale și o demonstrează pacientului atât pe ecran, cât și sub forma unei fotografii înmânate mâinilor împreună cu concluzia.
În examinarea cu ultrasunete, chistul paraovarial arată, de obicei, ca o formațiune cu pereți subțiri, cu o singură cameră, rotundă sau ovală, anecogenă, închisă între frunzele ligamentului larg al uterului. Dimensiunea sa variază de la câțiva milimetri la 15-20 de centimetri. Identificarea vizuală a unui ovar separat este o trăsătură caracteristică a patologiei. Este adesea posibil să separați chistul de glanda genitală în timpul unei scanări cu ultrasunete utilizând senzorul dispozitivului.
Nu există ecouri specifice care să distingă chistul apendicelui peri-ovarian de alte formațiuni tumorale ale glandelor genitale feminine. Prezența unui ovar adiacent suprafeței formațiunii cavității este considerată un semn de diagnosticare la stabilirea diagnosticului final. În alte chisturi, nu este vizualizat separat.

Formarea chistică paraovariană este bine vizualizată pe ultrasunete
Tratament
Dacă, în prezența unei formări cavitare a paraoforonului, nu există plângeri și dimensiunile sale nu depășesc doi centimetri, atunci este posibilă observarea dinamică. În cazul creșterii chistului, trebuie să recurgem la intervenții chirurgicale, deoarece formațiunile de origine paraovariană nu se dizolvă singure și nu are sens să le tratăm conservator.
Metoda laparoscopică
La femeile aflate la vârsta fertilă, îndepărtarea chistului prin laparoscopie este optimă. Acest tip de tratament chirurgical este delicat. Când îl utilizați, trauma peretelui abdominal anterior este minimă, perioada de reabilitare postoperatorie este scurtă, iar capacitatea de lucru este restabilită rapid.
În timpul operației, ovarul și trompa uterină pe partea leziunii sunt întotdeauna încercate să fie conservate, iar volumul de intervenție este limitat de îndepărtarea formării cavității. Dacă operația se efectuează conform planificării și nu pentru torsiunea sau supurația chistului paraovarian, atunci acest lucru este posibil din punct de vedere tehnic. Trompa uterină este capabilă să revină la forma inițială, chiar și cu deformări și alungiri semnificative. Buna retracție sau capacitatea contractilă a stratului său muscular permite acest lucru. Această tactică ajută la păstrarea funcției menstruale și reproductive a pacienților.
Atenţie! Fotografie cu conținut șocant.
Faceți clic pe link pentru a vizualiza.
Acces laparotomic operativ
Dacă în timpul laparoscopiei se introduce un sistem optic prin mici incizii în cavitatea abdominală, permițând afișarea „imaginii” pe un ecran mare și instrumente speciale, controlând care, chirurgul efectuează manipulările necesare, atunci cu laparotomie incizia peretelui abdominal anterior este mai semnificativă. Acest acces este utilizat în cazurile de chisturi mari și cursul lor complicat.
Această tehnică extinde posibilitățile medicului operator în timpul examinării și revizuirii organelor pelvine, permite o igienizare completă a cavității abdominale, ajută la evitarea dificultăților în timpul îndepărtării formării cavității și a suturii țesuturilor.
Prognoza
Îndepărtarea chistului apendicelui perio-ovarian oferă un prognostic favorabil. În timpul tratamentului chirurgical, tubulii paraoforului, care stau la baza apariției formării cavității, sunt îndepărtați odată cu acesta, ceea ce înseamnă că este exclusă posibilitatea recăderii.
Ritmul ciclului menstrual nu se modifică: sângerarea menstruală așteptată are loc la timp, deoarece glanda sexuală de pe partea afectată rămâne. Doar în cazuri rare, cu volume semnificative de chisturi, complicate prin supurație, răsucirea picioarelor cu necroză tisulară, acest lucru nu se poate face.
Prezența educației paraovariene și a sarcinii
În prezența formării chistice a paraoforonului, este necesar să decideți ce să faceți cu acesta și numai atunci să planificați o sarcină. Dacă chistul are o dimensiune de 1-2 cm, este posibil să nu se efectueze operația, dacă este mai mare, este indicată laparotomia. Este mai bine să planificați concepția nu mai devreme de 3 luni după operație.
Detectarea unui chist paraoforon la o femeie însărcinată nu este o contraindicație a gestației. Este necesar să vizitați în mod regulat clinica prenatală și să respectați recomandările medicului obstetrician-ginecolog.
Diametrul mic, lipsa creșterii formării cavității ne permite să ne limităm la controlul ultrasunetelor în timpul sarcinii și cu excepția:
- efort fizic excesiv;
- actul sexual în prezența disconfortului, durerii în timpul sau după intimitate;
- proceduri termice (saune, băi calde etc.).
Este necesar să respectați modul de lucru și odihnă, să purtați un bandaj în gestație târzie.
Creșterea rapidă a chistului, dezvoltarea complicațiilor nu sunt compatibile cu tactica conservatoare. Tehnologiile moderne permit efectuarea operațiilor fără a perturba cursul sarcinii.
Video
Oferim pentru vizionarea unui videoclip pe tema articolului.

Anna Kozlova Jurnalist medical Despre autor
Studii: Universitatea de Stat din Rostov, specialitatea „Medicină generală”.
Informațiile sunt generalizate și furnizate numai în scop informativ. La primul semn de boală, consultați-vă medicul. Automedicația este periculoasă pentru sănătate!