- Autor Rachel Wainwright [email protected].
- Public 2023-12-15 07:41.
- Modificat ultima dată 2025-11-02 20:14.
Sindromul antifosfolipidic
Conținutul articolului:
- Cauze și factori de risc
- Formele bolii
- Simptome
- Diagnostic
- Tratament
- Posibile complicații și consecințe
- Prognoza
- Prevenirea
Sindromul antifosfolipidic (APS) este o boală autoimună dobândită în care sistemul imunitar produce anticorpi (anticorpi antifosfolipidici, aPL) la fosfolipide ale membranelor propriilor celule sau ale anumitor proteine din sânge. În acest caz, se observă deteriorarea sistemului de coagulare a sângelui, patologia în timpul sarcinii și nașterii, scăderea numărului de trombocite, precum și o serie de tulburări neurologice, cutanate și cardiovasculare.

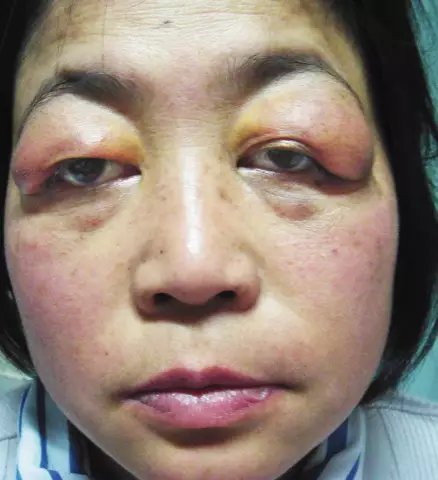
Manifestări cutanate ale sindromului antifosfolipidic
Boala aparține grupului trombofil. Aceasta înseamnă că principala sa manifestare este tromboza recurentă a diferitelor vase.
Pentru prima dată informații despre rolul autoanticorpilor specifici în dezvoltarea tulburărilor sistemului de coagulare, precum și despre simptomele caracteristice ale bolii, au fost prezentate în 1986 de reumatologul englez G. R. W. Hughes și, în 1994, la un simpozion internațional din Londra, termenul Hughes.
Prevalența sindromului antifosfolipidic la populație nu este pe deplin înțeleasă: anticorpi specifici din sângele persoanelor sănătoase se găsesc, conform diverselor surse, în 1-14% din cazuri (în medie, 2-4%), numărul acestora crește odată cu vârsta, în special în prezența bolilor cronice. Cu toate acestea, incidența bolii la tineri (chiar, mai degrabă, la copii și adolescenți) este semnificativ mai mare decât la vârstnici.
Conform conceptelor moderne, anticorpii antifosfolipidici sunt un grup eterogen de imunoglobuline care reacționează cu fosfolipide încărcate negativ sau neutru ale diferitelor structuri (de exemplu, anticorpi împotriva cardiolipinei, anticorpi împotriva beta-2-glicoproteinei, lupus anticoagulant).
Se observă că femeile se îmbolnăvesc de 5 ori mai des decât bărbații, vârful cade la vârsta mijlocie (aproximativ 35 de ani).
Sinonime: sindrom Hughes, sindrom fosfolipidic, sindrom anticorp antifosfolipidic.
Cauze și factori de risc
Cauzele bolii nu au fost încă stabilite.
Se observă că o creștere tranzitorie a nivelului de anticorpi antifosfolipidici are loc pe fondul anumitor infecții virale și bacteriene:
- hepatita C;
- infecții cauzate de virusul Epstein-Barr, virusul imunodeficienței umane, citomegalovirus, parvovirus B19, adenovirus, virusuri Herpes zoster, rujeolă, rubeolă, gripală;
- lepră;
- tuberculoza și bolile cauzate de alte micobacterii;
- salmoneloză;
- infecții stafilococice și streptococice;
- q febră; si etc.
Se știe că la pacienții cu sindrom antifosfolipidic, incidența diferitelor boli autoimune este mai mare decât media din populație. Pe baza acestui fapt, unii cercetători sugerează o predispoziție genetică la boală. Ca dovadă în acest caz, sunt citate date statistice, potrivit cărora 33% din rudele pacienților cu APS erau purtători de anticorpi antifosfolipidici.

Patogenia sindromului antifosfolipidic
Cel mai adesea în populațiile europene și americane, sunt menționate trei mutații punctuale genetice care pot fi legate de formarea bolii: mutația Leiden (mutația factorului V în coagularea sângelui), mutația genei protrombinei G20210A și defectul genei 5,10-metilenetetrahidrofolat reductază C677T.
Formele bolii
Se disting următoarele subtipuri de sindrom antifosfolipidic:
- sindromul antifosfolipidic (se dezvoltă pe fondul oricărei boli, mai des autoimune, identificat în 1985);
- sindromul antifosfolipidic primar (descris în 1988);
- catastrofal (CAFS, descris în 1992);
- seronegativ (SNAFS, separat într-un grup separat în 2000);
- APS probabil, sau sindromul pre-antifosfolipidic (descris în 2005).
În 2007, au fost identificate noi soiuri ale sindromului:
- microangiopatic;
- catastrofale recurente;
- cruce.
În legătură cu alte afecțiuni patologice, sindromul antifosfolipidic este clasificat după cum urmează:
- primar (este o boală independentă, neasociată cu alte patologii);
- secundar (se dezvoltă pe fondul lupusului eritematos sistemic concomitent sau al altor boli autoimune, sindrom de tip lupus, infecții, neoplasme maligne, vasculită, farmacoterapie cu anumite medicamente).
Simptome
Tabloul clinic asociat cu circulația anticorpilor antifosfolipidici în circulația sistemică variază de la transportul asimptomatic al anticorpilor până la manifestările care pun viața în pericol. De fapt, orice organ poate fi implicat în tabloul clinic al sindromului antifosfolipidic.
Anticorpii sunt capabili să afecteze negativ procesele de reglementare ale sistemului de coagulare, provocând modificările lor patologice. S-a stabilit, de asemenea, influența AFL asupra principalelor etape ale dezvoltării fetale: dificultate în implantarea (fixarea) unui ovul fertilizat în cavitatea uterină, tulburări ale sistemului fluxului sanguin placentar și dezvoltarea insuficienței placentare.

Manifestări clinice ale sindromului antifosfolipidic
Principalele condiții, a căror apariție poate indica prezența sindromului antifosfolipidic:
- tromboză recurentă (în special venele profunde ale extremităților inferioare și arterelor creierului, inimii);
- embolie pulmonară repetată;
- tulburări ischemice tranzitorii ale circulației cerebrale;
- accident vascular cerebral;
- episodul;
- hiperkinezie coreiformă;
- nevrită multiplă;
- migrenă;
- mielita transversa;
- hipoacuzie senzorială;
- pierderea tranzitorie a vederii;
- parestezie (senzație de amorțeală, târâtoare târâtoare);
- slabiciune musculara;
- amețeli, dureri de cap (până la insuportabil);
- încălcări ale sferei intelectuale;
- infarct miocardic;
- deteriorarea aparatului valvular al inimii;
- cardiomiopatie ischemică cronică;
- tromboză intracardică;
- hipertensiune arterială și pulmonară;
- atacuri de cord ale ficatului, splinei, intestinelor sau vezicii biliare;
- pancreatită;
- ascita;
- infarct renal;
- insuficiență renală acută;
- proteinurie, hematurie;
- sindrom nefrotic;
- leziunea pielii (livedo reticular - apare la mai mult de 20% dintre pacienți, ulcere post-tromboflebitice, gangrena degetelor și degetelor de la picioare, hemoragii multiple de intensitate variabilă, sindromul degetului purpuriu);
- patologie obstetrică, frecvența apariției - 80% (pierderea fătului, mai des în trimestrele II și III, gestoză târzie, preeclampsie și eclampsie, întârziere a creșterii intrauterine, naștere prematură);
- trombocitopenie de la 50 la 100 x 10 9 / l.
Diagnostic
Datorită gamei largi de diferite simptome pe care boala le poate manifesta, diagnosticul este adesea dificil.
Pentru a îmbunătăți precizia diagnosticului sindromului antifosfolipidic, în 1999 au fost formulate criterii de clasificare, conform cărora diagnosticul este considerat confirmat atunci când (cel puțin) un semn clinic și unul de laborator sunt combinate.
Criteriile clinice (bazate pe datele anamnezei) sunt tromboza vasculară (unul sau mai multe episoade de tromboză vasculară de orice calibru în orice țesuturi sau organe, iar tromboza trebuie confirmată instrumental sau morfologic) și patologia sarcinii (una dintre opțiunile enumerate sau combinația lor):
- unul sau mai multe cazuri de deces intrauterin al unui făt normal după a 10-a săptămână de sarcină;
- unul sau mai multe cazuri de naștere prematură a unui făt normal înainte de 34 de săptămâni de gestație din cauza preeclampsiei severe sau a eclampsiei sau a insuficienței placentare severe;
- trei sau mai multe cazuri consecutive de avort spontan al unei sarcini normale (în absența unor defecte anatomice, tulburări hormonale și anomalii cromozomiale din partea oricărui părinte) înainte de a 10-a săptămână de gestație.
Criterii de laborator:
- anticorpi împotriva izotipului cardiolipinei IgG sau IgM, detectat în ser în concentrații medii sau mari de cel puțin 2 ori după cel puțin 12 săptămâni printr-un test standardizat de imunosorbenți enzimatici (ELISA);
- anticorpi împotriva beta-2-glicoproteinei-1 IgG și (sau) Igotip-izotip, detectați în ser în concentrații medii sau mari de cel puțin 2 ori după cel puțin 12 săptămâni printr-o metodă standardizată (ELISA);
- lupus anticoagulant în plasmă în două sau mai multe cazuri de cercetare cu un interval de cel puțin 12 săptămâni, determinat conform recomandărilor internaționale.

Diagnosticul sindromului antifosfolipidic include o serie de teste de sânge de laborator
Sindromul antifosfolipidic este considerat confirmat dacă există un criteriu clinic și unul de laborator. Boala este exclusă în cazul în care anticorpii antifosfolipidici fără manifestări clinice sau manifestări clinice fără aPL sunt detectați mai puțin de 12 săptămâni sau mai mult de 5 ani.
Tratament
Nu există standarde internaționale general acceptate pentru tratamentul bolii; medicamentele cu efecte imunosupresoare nu au demonstrat o eficacitate suficientă.
Farmacoterapia sindromului antifosfolipidic vizează în principal prevenirea trombozei, utilizată:
- anticoagulante indirecte;
- agenți antiplachetari;
- agenți hipolipidemici;
- preparate de aminochinolină;
- medicamente antihipertensive (dacă este necesar).
Posibile complicații și consecințe
Principalul pericol pentru pacienții cu sindrom antifosfolipidic este complicațiile trombotice care afectează în mod imprevizibil orice organ, rezultând tulburări acute ale fluxului sanguin de organe.

Sindromul antifosfolipidic duce la avort spontan
Pentru femeile aflate la vârsta fertilă, în plus, complicațiile semnificative sunt:
- avort;
- întârzierea dezvoltării intrauterine a fătului ca urmare a afectării fluxului sanguin placentar și a hipoxiei cronice;
- abrupție placentară;
- gestoză, preeclampsie, eclampsie.
Prognoza
Tromboza vaselor arteriale, o incidență ridicată a complicațiilor trombotice și trombocitopenia sunt considerate factori nefavorabili din punct de vedere prognostic în raport cu mortalitatea în APS, iar prezența anticoagulantului lupus este considerată ca markeri de laborator. Evoluția bolii și severitatea și prevalența complicațiilor trombotice sunt imprevizibile.
Prevenirea
Nu este posibil să se prevină dezvoltarea bolii la nivelul actual de dezvoltare a medicinei. Cu toate acestea, observarea constantă a dispensarului ne permite să evaluăm riscul de complicații trombotice, să le prevenim adesea și să detectăm în timp util patologia concomitentă.
Videoclip YouTube legat de articol:

Olesya Smolnyakova Terapie, farmacologie clinică și farmacoterapie Despre autor
Studii: superioare, 2004 (GOU VPO „Kursk State Medical University”), specialitatea „Medicină generală”, calificare „doctor”. 2008-2012 - Student postuniversitar al Departamentului de farmacologie clinică, KSMU, candidat la științe medicale (2013, specialitatea „Farmacologie, farmacologie clinică”). 2014-2015 - recalificare profesională, specialitatea „Management în educație”, FSBEI HPE „KSU”.
Informațiile sunt generalizate și furnizate numai în scop informativ. La primul semn de boală, consultați-vă medicul. Automedicația este periculoasă pentru sănătate!