- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Modificat ultima dată 2025-11-02 20:14.
Ciuperca piciorului
Conținutul articolului:
- Cauzele ciupercii piciorului și factorii de risc pentru dezvoltarea acesteia
- Formele bolii
- Simptomele ciupercii piciorului
- Diagnostic
- Tratament
- Posibile complicații și consecințe
- Prognoza
- Prevenirea ciupercii piciorului
Ciuperca picioarelor este denumirea colectivă adoptată în viața de zi cu zi pentru un grup de boli superficiale ale pielii provocate de diferite tipuri de ciuperci care afectează pielea și plăcile unghiilor picioarelor.

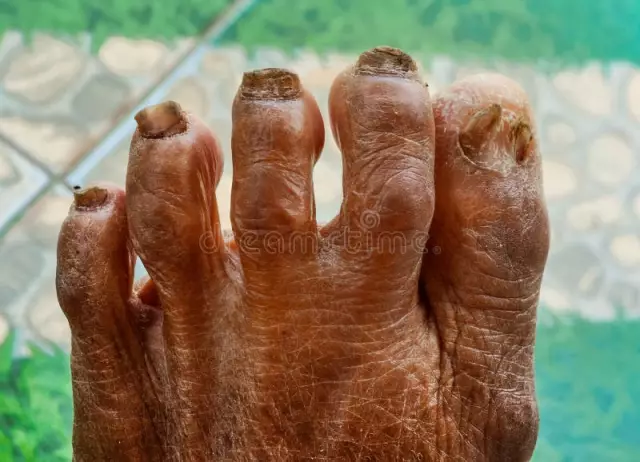
Peelingul este unul dintre semnele unei ciuperci la picioare
Ciuperca piciorului de pretutindeni ocupă o poziție de lider în structura infecțiilor fungice (micoze) ale pielii. Potrivit unor date, boala este înregistrată la 15-20% din populație (unii autori indică faptul că o treime din locuitorii lumii suferă de ciuperci la picioare).
O serie de studii demonstrează o dublare a cazurilor de detectare a ciupercilor piciorului la fiecare 10 ani, în ceea ce privește rata creșterii incidenței și frecvenței apariției, această patologie este foarte apropiată de bolile respiratorii (răcelile). Cea mai scăzută prevalență a bolii se observă în Suedia, Marea Britanie și Spania, deși în majoritatea țărilor europene, ciuperca piciorului este înregistrată la fiecare al treilea pacient care consultă un dermatolog (conform proiectului lui Ahile, realizat în perioada 1988-1997).
La evaluarea diferențelor de gen și vârstă, a fost evidențiată fără echivoc o sensibilitate mai frecventă la ciuperca piciorului la bărbați (de 1,5-3 ori), o predominanță în rândul pacienților persoanelor în vârstă, în vârstă (în Federația Rusă - la fiecare al doilea pacient cu vârsta peste 70 de ani).
Creșterea numărului de persoane cu ciuperca piciorului se datorează mai multor motive:
- procese intensive de migrație;
- o creștere a numărului de boli autoimune, alergice și de imunodeficiență, care afectează în mod semnificativ rezistența organismului la efectele agenților infecțioși;
- deteriorarea controlului epidemiologic;
- nivel socio-economic insuficient în unele cazuri; etc.
Sinonim: micoza picioarelor, piciorul atletului, rubromicoza.
Cauzele ciupercii piciorului și factorii de risc pentru dezvoltarea acesteia
Principala cauză a infecției fungice a pielii și a plăcilor unghiei piciorului este infecția cu ciuperci dermatofite din genurile Epidermophyton și Trichophyton:
- trichophyton roșu (Trichophyton rubrum) - de la 70 la 90% din toate cazurile;
- trichophyton interdigital (Trichophyton interdigitale) - 10-30% din leziunile fungice ale piciorului;
- epidermofiton inghinal (Epidermophyton floccosum) - cel mai rar agent patogen, cauzează 1-1,5% din cazuri.

În principal ciuperca piciorului este asociată cu infecția cu ciuperci dermatofite din genurile Epidermophyton și Trichophyton
Caracteristicile acestor ciuperci contribuie la răspândirea intensivă a dermatofiților:
- capacitatea de a produce enzime proteolitice (cheratinaze) care facilitează pătrunderea agenților patogeni prin bariera epidermică;
- capacitatea de a asimila proteina keratină distrusă, care formează, alături de colagen și elastină, stratul exterior impermeabil al pielii și al plăcilor unghiei.
Agenții patogeni care provoacă dezvoltarea ciupercii piciorului se transmit prin contactul direct al sporilor cu pielea neschimbată a unei persoane sănătoase, afectând în primul rând pielea netedă, în al doilea rând, plăcile unghiale. Condițiile optime pentru existența ciupercilor patogene în afara organismului gazdei sunt un mediu neutru (posibil ușor acid sau ușor alcalin), temperaturi de la 20-25 la 36-37 ºС, umiditate ridicată.
În cazul răspândirii ciupercii piciorului de la pielea netedă la placa unghială, sunt posibile două căi de penetrare a infecției (infecția încrucișată prin grosimea unghiei, în acest caz, practic nu are loc):
- de la marginea liberă a unghiei (cea mai frecventă cale de penetrare), procesul inflamator în acest caz nu se desfășoară în placa însăși, ci în țesuturile moi ale patului subungual;
- din lateralul rolei de unghii la punctul de contact al plăcii de unghii cu pielea.
Infecția cu ciuperci patogene este posibilă în mai multe cazuri:
- un sejur îndelungat în locuri aglomerate într-o zonă limitată (serviciu în rândul forțelor armate, baze de instruire, școli-internat etc.);
- vizitarea zonelor comune fără încălțăminte (saună, piscină, vestiar de sală etc.);
- purtarea pantofilor obișnuiți;
- boala oricărui membru al familiei care locuiește împreună.
În ciuda prevalenței pe scară largă a ciupercilor piciorului, chiar și rudele apropiate care folosesc un spațiu de locuit comun pot să nu aibă boala la unii membri ai familiei, în timp ce alții o au. Probabilitatea de infecție cu ciuperci patogene nu este aceeași, are caracteristici individuale și depinde de prezența anumitor factori de risc:
- stări de imunodeficiență;
- prezența bolilor cronice în care suferă fluxul local de sânge (de exemplu, diabet zaharat, insuficiență venoasă cronică a extremităților inferioare etc.);
- purtarea de pantofi strânși sau pantofi din materiale nenaturale (ventilația inadecvată și umiditatea ridicată creează condiții optime pentru dezvoltarea ciupercii piciorului);
- microtrauma pielii și a unghiilor;
- contact sistematic strâns cu apă, țesături sintetice, substanțe chimice dure care reduc protecția locală;
- transpirație crescută;
- trăsături anatomice care împiedică accesul oxigenului la țesuturile piciorului (spații interdigitale înguste, picioare plate etc.);
- bătrânețe (tulburări legate de vârstă ale proceselor trofice);
- recreștere lentă a plăcii unghiei (cu cât rata de creștere a unghiilor este mai mică, cu atât procesul patologic este mai agresiv).
Formele bolii
În funcție de tipul de agent patogen, boala poate apărea sub formă de rubrofită sau epidermofitoză. În ciuda diferiților factori etiologici, semnele unei ciuperci picior sunt similare în ambele cazuri.
Tipuri de ciuperci picior clasificate pe baza manifestărilor clinice:
- formă ștearsă;
- scuamoasă;
- hiperkeratotic;
- intertriginoasă (interdigitală);
- dishidrotic.
Simptomele ciupercii piciorului
În ciuda unor diferențe caracteristice anumitor tipuri de ciuperci picior, se pot distinge o serie de manifestări comune:
- mâncărime, arsură pe suprafața plantară și în spațiile interdigitale ale piciorului;
- peeling cu separarea solzilor albicios;
- crăparea pielii, adesea în zona degetelor, a tocurilor;
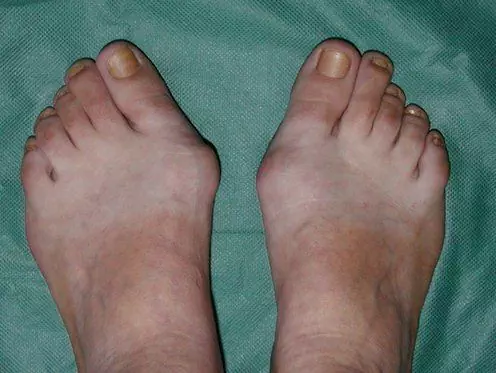
- înnorarea și decolorarea unghiilor, fragilitate, detașarea de patul subungual;
- hiperemie a pielii în centrul inflamației;
- miros neplăcut;
- transpirație crescută;
- hiperestezie (sensibilitate crescută) a suprafeței plantare.
În unele cazuri, ciuperca piciorului este asimptomatică pentru o lungă perioadă de timp, pacienții sunt îngrijorați doar de un miros neplăcut și transpirație crescută sau ușoară descuamare.

Ciuperca piciorului afectează în primul rând spațiile interdigitale
În plus față de trăsături similare, manifestările specifice ciupercii piciorului sunt caracteristice diferitelor forme clinice.
O caracteristică a formei șterse a ciupercii piciorului este absența unor plângeri evidente, există fisuri obiective minore, hiperemie a pielii, mai des în spațiile interdigitale, descuamare minoră.
Simptomele formei scuamoase a ciupercii piciorului (manifestări clasice ale rubrofitei):
- peeling masiv în zona degetelor și suprafețelor laterale ale picioarelor;
- modelul pielii este întărit și îngroșat;
- hiperemia este posibilă;
- lipsa plângerilor active, uneori mâncărime, care nu afectează calitatea vieții, îngrijorează.
Manifestări ale formei hiperkeratotice:
- elemente multiple necavite, noduli (papule) pe suprafața pielii, localizate mai des în arcul piciorului;
- plăci cianotice roșu-violet cu model de piele îmbunătățit;
- partea centrală a erupției cutanate este acoperită cu straturi de solzi ai pielii, de-a lungul periferiei există o margine cu epidermă exfoliantă;
- vezicule unice între focarele de peeling;
- hiperemie, piele uscată.
Forma intertriginoasă a ciupercii piciorului se manifestă prin următoarele simptome:
- leziuni clar conturate, intens hiperemice în spațiile interdigitale;
- umflarea pielii la locul inflamației;
- plâns, macerare (umflare și înmuiere) a pielii;
- de-a lungul periferiei zonelor hiperemice - un epiteliu peeling cu franjuri albicioase;
- mâncărime intensă, în unele cazuri - durere.
Simptomele unei ciuperci dishidrotice a piciorului:
- erupții sub formă de vezicule (în principal pe arcada piciorului), predispuse la fuziune și umplute cu conținut seros transparent;
- când bula este deschisă, este expusă o suprafață erodată strălucitoare;
- hiperemie intensă în centrul inflamației.
Boala în majoritatea covârșitoare a cazurilor are o evoluție cronică cu episoade de exacerbări provocate de influența factorilor de mediu agresivi și remisiuni. Pentru tineri, o versiune umedă a ciupercii piciorului este mai caracteristică, în timp ce la pacienții mai în vârstă, inflamația cu focare de peeling este mai des diagnosticată.
Diagnostic
Pentru a diagnostica ciuperca piciorului, se efectuează următoarele teste de laborator:
- examinarea microscopică a materialului obținut de la suprafața focarelor de peeling sau umezire, la microscopul cu lumină;
- însămânțarea materialului rezultat pe un mediu nutritiv pentru a determina specia agentului patogen;
- reacția în lanț a polimerazei (determinarea fragmentelor de ADN ale ciupercilor patogene).

Pentru a diagnostica ciuperca piciorului, se efectuează o examinare microscopică a materialului de pe suprafața leziunilor
Tratament
Tratamentul ciupercii piciorului se efectuează în etape. Inițial, inflamația acută este oprită dacă este prezentă - loțiuni, băi de picioare, pulberi etc. și straturile excesive de piele keratinizată sunt îndepărtate cu ajutorul medicamentelor keratolitice.
Tratamentul suplimentar se efectuează cu creme, care sunt o combinație de medicamente antifungice locale, hormoni corticosteroizi și antibiotice. Când sunt eliminate manifestările unui proces inflamator acut, cremele medicinale sunt înlocuite cu unguente (au o textură mai uleioasă), spray-uri, geluri.
În plus față de tratamentul local, este prescrisă administrarea orală a unui medicament antifungic. Medicamentele antimicotice utilizate cel mai frecvent în tratamentul ciupercilor piciorului:
- compuși azolici, triazoli (Itraconazol și Fluconazol);
- un derivat de alilamină, terbinafină (este medicamentul ales pentru ciuperca piciorului).

Agenții antimicotici sunt prescriși pentru tratamentul ciupercii piciorului
Pentru cel mai eficient tratament și recuperare rapidă, în paralel cu administrarea medicamentelor, trebuie să urmați câteva recomandări:
- refuzați să purtați pantofi din materiale sintetice;
- schimbați pantofii sau clătiți-l bine și tratați-l din interior cu agenți antifungici speciali;
- șosete de fier, colanți după spălarea cu abur din interior sau schimbarea la altele noi.
În cazurile severe, alături de medicamente antimicotice, imunomodulatori, adaptogeni și antioxidanți, vitaminele grupelor A și E, se prescriu antihistaminice și se efectuează terapia de detoxifiere.
Posibile complicații și consecințe
Complicațiile ciupercii piciorului pot fi:
- dezvoltarea sensibilizării combinate (multiple), disponibilitate alergică crescută;
- infecție secundară a pielii deteriorate, până la dezvoltarea sepsisului în cazuri severe;
- formarea de veruci plantare;
- onicomicoza.
Prognoza
Cu un tratament complex, respectarea măsurilor de igienă personală și punerea în aplicare strictă a tuturor recomandărilor pe durata tratamentului, prognosticul este favorabil.
Prevenirea ciupercii piciorului
Principalele măsuri preventive care pot preveni dezvoltarea ciupercii piciorului:
- purtarea pantofilor de cauciuc care pot fi dezinfectați atunci când se utilizează o baie comună, duș, cadă etc;
- evitarea utilizării încălțămintei obișnuite în locuri publice (de exemplu, papuci de unică folosință în hoteluri);
- disponibilitatea încălțămintei și încălțămintei individuale pentru casă și exterior pentru toți membrii familiei;
- spălarea zilnică a picioarelor;
- schimbarea zilnică a ciorapilor.
Videoclip YouTube legat de articol:

Olesya Smolnyakova Terapie, farmacologie clinică și farmacoterapie Despre autor
Studii: superioare, 2004 (GOU VPO „Kursk State Medical University”), specialitatea „Medicină generală”, calificare „doctor”. 2008-2012 - Student postuniversitar al Departamentului de farmacologie clinică, KSMU, candidat la științe medicale (2013, specialitatea „Farmacologie, farmacologie clinică”). 2014-2015 - recalificare profesională, specialitatea „Management în educație”, FSBEI HPE „KSU”.
Informațiile sunt generalizate și furnizate numai în scop informativ. La primul semn de boală, consultați-vă medicul. Automedicația este periculoasă pentru sănătate!