- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Modificat ultima dată 2025-11-02 20:14.
Candidoza cutanată
Conținutul articolului:
- Cauze și factori de risc
- Formele bolii
- Simptome
- Diagnostic
- Tratamentul candidozei cutanate
- Consecințe potențiale și complicații
- Prognoza
- Prevenirea
Candidoza cutanată este o micoză oportunistă care afectează straturile superioare ale pielii. La pacienții cu condiții severe de imunodeficiență, răspândirea infecției este posibilă, ceea ce duce la dezvoltarea unor forme diseminate ale bolii, în care sunt afectate și organele interne (candidoză viscerală).
Incidența infecțiilor fungice, inclusiv a candidozei pielii, crește în fiecare an. Acest lucru se datorează în mare măsură utilizării iraționale pe scară largă a medicamentelor antibacteriene.
Cauze și factori de risc
Agentul cauzal al candidozei pielii sunt ciupercile asemănătoare drojdiilor din genul Candida. Aparțin microflorei condiționate patogene și trăiesc în mod normal pe membrana mucoasă a vaginului, gurii, intestinelor, precum și pe piele. Activarea unei infecții fungice și dezvoltarea bolii are loc în cazul unei scăderi a apărării generale a corpului și a unei încălcări a microbiocenozei normale.

Factorii de risc pentru dezvoltarea candidozei cutanate sunt:
- boli metabolice (diabet zaharat, obezitate, disproteinemie);
- disbioză intestinală;
- boli somatice cronice;
- stări de hipovitaminoză;
- hiperhidroză;
- terapie cu antibiotice, corticosteroizi sau citostatice;
- vaginită;
- administrarea de contraceptive orale.
Există, de asemenea, o serie de factori de mediu, a căror influență crește riscul de a dezvolta candidoză cutanată. Acestea includ, în primul rând, umiditate ridicată și temperaturi ambientale ridicate, care creează condiții optime pentru viața ciupercilor Candida, ajută la mutarea infecției într-o stare activă. De aceea, candidozele pielii sunt adesea diagnosticate la mașinile de spălat vase, gospodinele, lucrătorii de la baie și la piscină. Condiții similare favorabile dezvoltării ciupercilor pe piele sunt create atunci când se poartă țesături artificiale care nu permit trecerea aerului.
Candidoza pielii este adesea detectată la lucrătorii magazinelor de cofetărie. În materiile prime utilizate în industria de cofetărie, ciupercile sunt prezente în cantități considerabile. În condiții de temperaturi ambiante ridicate, transpirația pielii crește, ceea ce creează condiții favorabile dezvoltării leziunilor micotice. O condiție prealabilă pentru apariția lor este macerarea sistematică a pielii mâinilor lucrătorilor cu acizi organici (citric de mere, lactice) și substanțe zaharoase.
Formele bolii
În funcție de localizarea leziunii, candidozele pielii sunt împărțite în următoarele forme:
- candidoză a pielii genitale (de regulă, apare în combinație cu deteriorarea membranelor mucoase ale organelor genitale);
- candidoză a pliurilor mari (inghinale, axilare) ale pielii (intertrigo candidal);
- candidoză a pielii picioarelor, a mâinilor și a spațiilor interdigitale;
- foliculită candidală - o leziune micotică a foliculilor de păr ai scalpului, axilei, mustaței și bărbii (candidoză a pielii feței);
- dermatită de scutec - afectează pielea perineului la sugari și pacienți la pat la utilizarea scutecelor (cea mai frecventă formă de candidoză a pielii la copii);
- candidoză cutanată bandajată - apare pe spate la pacienții la pat, precum și sub gipsuri, sub rezerva umidității crescute a pielii (în special la pacienții cu diabet zaharat).
Simptome
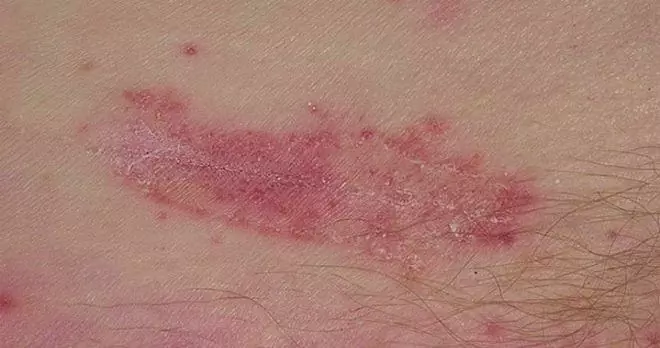
Leziunile în candidoză ale pielii sunt de obicei localizate inițial în pliuri naturale mari (în zona inghinală, axile, între fese și sub glandele mamare). În viitor, se pot răspândi în alte părți ale corpului, ducând la dezvoltarea candidozei pielii feței, organele genitale.
În zona afectată, pe piele apar zone hiperemice edematoase, a căror suprafață este acoperită cu papule, pustule și vezicule. După deschiderea bulelor, eroziunea se formează în locul lor, având marginile festonate clar delimitate. Suprafața erozivă este netedă și strălucitoare, acoperită cu o floare albicioasă caracteristică. La periferia leziunii există pustule, vezicule, pete edemato-eritematoase, papule localizate separat.
Cu candidoză a pielii feței, mici erupții cu barbotare sunt mai localizate în jurul regiunii periorale. În plus, pacienții se plâng de convulsii și fisuri la colțurile gurii, creșterea uscării pielii.
Dermatita de scutec este cea mai frecventă formă observată de candidoză a pielii la copii. Cauza apariției sale este de obicei o încălcare a regulilor de îngrijire igienică a copilului. Principalul simptom al dermatitei scutecului este apariția pe pielea inflamată a perineului a erupțiilor vezico-pustulare sau a unei erupții solzoase, care sunt însoțite de mâncărime severă.
Candidoza pielii spațiilor interdigitale este de obicei observată la persoanele care sunt adesea în contact cu solul (locuitorii din mediul rural, lucrătorii din sere și sere, proprietarii de cabane de vară) și copiii preșcolari. Se caracterizează prin înroșirea pielii între degete și apariția unor bule mici pe ea.
Candidoza pielii genitale în majoritatea cazurilor este combinată cu balanită fungică, balanopostită la bărbați sau colpită, vulvovaginită la femei.
În cazuri rare, candidoza pielii are o evoluție cronică. Cel mai adesea, acest lucru este facilitat de defecte ale limfocitelor T, adică de sistemul imunitar insuficient. Exacerbările bolii apar de mai multe ori pe an, cu fiecare exacerbare, zona afectată crește ușor. În cele mai severe cazuri, pe piele apar infiltrate, care au contururi conturate în mod indistinct, a căror suprafață, în momentul exacerbării, este acoperită cu cruste seroase și sângeroase străpunse cu filamente de miceliu.
Diagnostic
Pentru a confirma diagnosticul, se ia o răzuire din leziune pentru microscopie directă ulterioară (detectarea celulelor în formă ovală cu pseudomiceliu fungic este un semn diagnostic al candidozei).

Sursa: likar.info
De asemenea, pentru a determina agentul patogen, pot fi utilizate metodele de imunoanaliză enzimatică (ELISA), reacțiile de imunofluorescență (RIF) și diagnosticarea PCR.
Determinarea cantitativă a ciupercilor Candida are o importanță diagnostic mai mare, deoarece acestea sunt prezente pe piele și mucoasele unei persoane și în condiții normale. În acest scop, se efectuează o examinare bacteriologică a materialului de răzuire (inoculare pe mediul Sabouraud). În plus, această analiză vă permite să identificați cu precizie agentul patogen și, cel mai important, să determinați sensibilitatea acestuia la agenții antifungici.
Pentru a identifica bolile concomitente care ar putea provoca dezvoltarea candidozei pielii, sunt prescrise suplimentar următoarele teste de laborator:
- determinarea anticorpilor împotriva HIV;
- imunogramă;
- determinarea concentrației de glucoză în serul sanguin;
- test de sânge clinic.
Candidoza cutanată necesită diagnostic diferențial cu următoarele boli:
- lupus eritematos;
- herpes genital recurent;
- favus (lichen de lup, crustă);
- psoriazisul pliurilor cutanate;
- dermatita seboreica;
- eczemă.
Tratamentul candidozei cutanate
Terapia pentru candidoză cutanată constă în administrarea de agenți antifungici:
- preparate din grupul azol (Fluconazol, Econazol, Miconazol, Clotrimazol, Isoconazol, Ketoconazol);
- antibiotice antifungice (Levorin, Natamicină, Amfotericină B, Nistatină);
- alte medicamente antimicotice (preparate de acid undecilenic, Naftifină, Terbinafină, Ciclopirox, clorură de Dequalinium, Flucitozină).
În cazul leziunilor unice, agenții antifungici sunt utilizați local, sub formă de unguente.

Sursa: napalce.ru
Cu un proces pe scară largă, tratamentul local este combinat cu tratamentul sistemic, adică utilizarea unguentelor antifungice este însoțită de aportul de medicamente de aceeași acțiune în interior. Durata cursului, frecvența administrării medicamentelor și dozarea acestora sunt determinate în fiecare caz de către un dermatolog.
Auto-medicația este inacceptabilă! Un exces al dozei necesare poate duce la dezvoltarea unui efect toxic, pronunțat semnificativ în antibioticele antifungice, iar o doză insuficientă va contribui la tranziția bolii într-o formă cronică și la dezvoltarea rezistenței agentului patogen la terapia tradițională.
Tratamentul candidozei intestinale, pe lângă eliminarea agentului patogen, are ca scop restabilirea funcțiilor sale, întărirea apărării corpului pacientului și tratarea bolilor concomitente.
Terapia complexă a candidozei pielii include o dietă săracă în carbohidrați, în special cei ușor digerabili (zahăr, cofetărie, miere).
În timpul tratamentului, pielea din leziuni trebuie menținută curată și uscată.
Consecințe potențiale și complicații
Fără tratamentul necesar, candidoza cutanată poate deveni cronică, rezistentă la terapia standard. Cu fiecare recidivă, procesul patologic se extinde, afectând noi zone ale pielii.
Cu o slăbire semnificativă a sistemului imunitar, candidoza pielii se poate transforma într-o formă severă comună cu apariția leziunilor la rinichi, creier, inimă, ochi și ficat, anemie, osteoporoză, pneumonie fungică. Complicațiile care pun viața în pericol sunt meningita candidoză și endocardita.
Ingerarea ciupercilor Candida în circulația sistemică în combinație cu o stare de imunodeficiență amenință dezvoltarea sepsisului micotic, care în cele mai multe cazuri se termină cu moartea.
Eroziunea formată pe piele este poarta de intrare pentru o infecție bacteriană secundară, datorită căreia candidoză a pielii poate fi complicată de dezvoltarea bolilor purulente (furuncul, flegmon).
Prognoza
Prognosticul, supus unui diagnostic precis, al unui tratament oportun și complet, este favorabil. Prognosticul este ușor mai rău la pacienții cu imunitate redusă și prezența bolilor concomitente. În acest caz, candidozele pielii pot deveni cronice, ducând la apariția complicațiilor.
Prevenirea
Prevenirea candidozei cutanate include:
- utilizarea antibioticelor numai în prezența indicațiilor stricte în doza prescrisă de medic;
- normalizarea greutății corporale;
- corectarea nivelurilor serice de glucoză;
- refuzul de a purta haine strânse din țesături cu proprietăți higroscopice slabe;
- depistarea și tratarea în timp util a altor forme de infecție fungică (candidoză a cavității bucale, mucoase, plăci unghiale).
Videoclip YouTube legat de articol:

Elena Minkina Doctor anestezist-resuscitator Despre autor
Studii: a absolvit Institutul Medical de Stat din Tașkent, specializarea medicină generală în 1991. Cursuri de perfecționare promovate în mod repetat.
Experiență profesională: anestezist-resuscitator al complexului de maternitate al orașului, resuscitator al secției de hemodializă.
Informațiile sunt generalizate și furnizate numai în scop informativ. La primul semn de boală, consultați-vă medicul. Automedicația este periculoasă pentru sănătate!