- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Modificat ultima dată 2025-11-02 20:14.
Arahnoidita
Conținutul articolului:
- Cauze și factori de risc
- Formele bolii
- Simptome
- Diagnostic
- Tratament
- Posibile complicații și consecințe
- Prognoza
- Prevenirea
Arahnoidita este o inflamație seroasă (non-purulentă) a membranei arahnoide a măduvei spinării sau a creierului.
Membrana arahnoidă este o căptușeală subțire a țesutului conjunctiv situat între piatrul extern dur și interior. Între membranele arahnoide și moi, spațiul subarahnoidian (subarahnoidian) conține lichid cefalorahidian, care menține constanța mediului intern al creierului, îl protejează de leziuni și asigură cursul fiziologic al proceselor metabolice.
Cu arahnoidita, membrana arahnoidă se îngroașă, își pierde transparența, capătă o culoare alb-cenușie. Adeziunile și chisturile se formează între aceasta și membrana moale, perturbând mișcarea lichidului cefalorahidian în spațiul subarahnoidian. Restricționarea circulației lichidului cefalorahidian duce la o creștere a presiunii intracraniene, deplasarea și mărirea ventriculilor creierului.

Arahnoidita - inflamație seroasă a membranei arahnoide a creierului sau a măduvei spinării
Membrana arahnoidă nu are propriile sale vase de sânge, prin urmare inflamația sa izolată este formal imposibilă; procesul inflamator este o consecință a tranziției patologiei de la membranele vecine. În această privință, recent a fost pusă sub semnul întrebării legalitatea utilizării termenului „arahnoidită” în medicina practică: unii autori sugerează că arachnoidita este un tip de meningită seroasă.
Sinonim: leptomeningită, meningopatie adezivă.
Cauze și factori de risc
Arahnoidita se referă la boli polietiologice, adică poate apărea sub influența diferiților factori.
Rolul principal în dezvoltarea arahnoiditei este atribuit reacțiilor autoimune (autoalergice) în raport cu celulele pie mater, plexul coroid și țesutul care acoperă ventriculii cerebrali, care apar independent sau ca urmare a proceselor inflamatorii.
Cel mai adesea, arahnoidita se dezvoltă ca urmare a următoarelor boli:
- infecții acute (gripă, rujeolă, scarlatină etc.);
- reumatism;
- amigdalită (inflamația amigdalelor);
- inflamația sinusurilor paranasale (sinuzită, sinuzită frontală, etmoidită);
- inflamația urechii medii;
- inflamația țesuturilor sau membranelor creierului (meningită, encefalită).
Factori de risc:
- traume din trecut (arahnoidită posttraumatică);
- intoxicație cronică (alcool, săruri de metale grele);
- expunerea la pericole profesionale;
- procese inflamatorii cronice ale organelor ORL;
- muncă fizică grea în condiții climatice nefavorabile.
Boala se dezvoltă de obicei la o vârstă fragedă (până la 40 de ani), mai des la copii și la persoanele expuse la factori de risc. Bărbații se îmbolnăvesc de 2 ori mai des decât femeile. Nu este posibil să se afle cauza bolii la 10-15% dintre pacienți.
Formele bolii
În funcție de factorul cauzal, arahnoidita este:
- adevărat (autoimun);
- rezidual (secundar), care apare ca o complicație a bolilor din trecut.
Pentru implicarea sistemului nervos central:
- cerebral (creier implicat);
- coloanei vertebrale (este implicată măduva spinării).
În funcție de localizarea predominantă a procesului inflamator în creier:
- convexital (pe suprafața convexă a emisferelor cerebrale);
- bazilar, sau bazal (optic-chiasmal sau interpeduncular);
- fosa craniană posterioară (unghiul cerebelopontin sau cisterna magna).
După natura fluxului:
- subacut;
- cronic.
În ceea ce privește prevalența, arahnoidita poate fi difuză și limitată.
Prin caracteristici patomorfologice:
- adeziv;
- chistic;
- adeziv chistic.
Simptome
Arahnoidita are loc, de regulă, subacut, cu trecerea la o formă cronică.
Manifestările bolii se formează din simptome generale cerebrale și locale, prezentate în diferite rapoarte, în funcție de localizarea procesului inflamator.
În centrul dezvoltării simptomelor cerebrale se află fenomenele de hipertensiune intracraniană și inflamația membranei interioare a ventriculilor creierului:
- o durere de cap izbucnită, mai des dimineața, durere la mișcarea globilor oculari, efort fizic, tuse, pot fi însoțite de crize de greață;
- episoade de amețeală;
- zgomot, sunete în urechi;
- intoleranță la expunerea la stimuli excesivi (lumină puternică, sunete puternice);
- meteosensibilitate.

În cazul arahnoiditei, durerile de cap puternice se produc în dimineața
Arahnoidita se caracterizează prin crize licorodinamice (tulburări acute în circulația lichidului cefalorahidian), care se manifestă printr-o creștere a simptomelor cerebrale. În funcție de frecvență, crizele se disting ca rare (o dată pe lună sau mai puțin), frecvență medie (de 2-4 ori pe lună), frecvente (săptămânal, uneori de câteva ori pe săptămână). Severitatea crizelor LCR variază de la ușoară la severă.
Manifestările locale ale arahnoiditei sunt specifice pentru o localizare specifică a procesului patologic.
Simptome focale ale inflamației convexitale:
- tremur și tensiune la nivelul membrelor;
- schimbarea mersului;
- limitarea mobilității la un membru individual sau la jumătatea corpului;
- sensibilitate scăzută;
- convulsii epileptice și Jacksoniene.
Simptome locale ale arahnoiditei bazilare (cea mai frecventă este arahnoidita optico-chiasmală):
- apariția unor imagini străine în fața ochilor;
- scăderea progresivă a acuității vizuale (mai des bilaterală, care durează până la șase luni);
- pierderea concentrică (mai rar - bitemporală) a câmpurilor vizuale;
- scotoame centrale unilaterale sau bilaterale.
Simptomele locale ale leziunilor arahnoidei din regiunea fosei craniene posterioare:
- instabilitate și instabilitate a mersului;
- incapacitatea de a produce mișcări sincrone combinate;
- pierderea capacității de a efectua rapid mișcări opuse (flexie și extensie, rotire spre interior și spre exterior);
- instabilitate în poziția Romberg;
- tremurarea globilor oculari;
- încălcarea testului degetului;
- pareza nervilor cranieni (mai des - abducens, facial, auditiv și glossofaringian).

Instabilitatea și instabilitatea mersului apar cu arahnoidita fosei craniene posterioare
Pe lângă simptomele specifice bolii, manifestările sindromului astenic ating o severitate semnificativă:
- slăbiciune generală nemotivată;
- încălcarea regimului „somn - veghe” (somnolență în timpul zilei și insomnie noaptea);
- afectarea memoriei, scăderea concentrației;
- performanță scăzută;
- oboseală crescută;
- labilitate emoțională.
Diagnostic
Inflamația membranei arahnoide a creierului este diagnosticată prin compararea tabloului clinic al bolii și a datelor din studii suplimentare:
- radiografie simplă a craniului (semne de hipertensiune intracraniană);
- electroencefalografie (modificarea parametrilor bioelectrici);
- studii privind lichidul cefalorahidian (un număr moderat crescut de limfocite, uneori o ușoară disociere proteină-celulă, scurgeri de lichid sub presiune crescută);
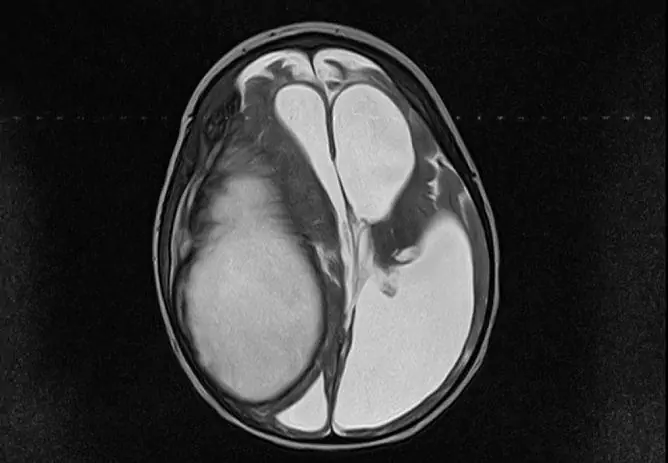
- tomografie (imagistică prin computer sau prin rezonanță magnetică) a creierului (expansiunea spațiului subarahnoidian, ventriculelor și cisternelor creierului, uneori chisturi în spațiul intratecal, aderențe și procese atrofice în absența modificărilor focale în substanța creierului).

Pentru a diagnostica arahnoidita, se efectuează o radiografie a craniului, CT, RMN
Tratament
Terapia complexă a arahnoiditei include:
- agenți antibacterieni pentru eliminarea sursei de infecție (otită medie, amigdalită, sinuzită etc.);
- desensibilizante și antihistaminice;
- agenți absorbabili;
- medicamente nootrope;
- metaboliți;
- medicamente care reduc presiunea intracraniană (diuretice);
- anticonvulsivante (dacă este necesar);
- terapie simptomatică (conform indicațiilor).
Posibile complicații și consecințe
Arahnoidita poate avea următoarele complicații redutabile:
- hidrocefalie persistentă;
- deteriorarea progresivă a vederii, până la pierderea completă;
- Crize de epilepsie;
- paralizie, pareză;
- tulburări cerebeloase.
Prognoza
Prognosticul pentru viață este de obicei bun.
Prognosticul activității de lucru este nefavorabil cu o criză progresivă, convulsii epileptice, insuficiență vizuală progresivă. Pacienții sunt recunoscuți ca invalizi din grupele I - III, în funcție de gravitatea afecțiunii.
Pacienții cu arahnoidită sunt contraindicați să lucreze în condiții meteorologice nefavorabile, în încăperi zgomotoase, în contact cu substanțe toxice și în condiții de presiune atmosferică modificată, precum și lucrări asociate cu vibrații constante și modificări ale poziției capului.
Prevenirea
În scopuri de prevenire, aveți nevoie de:
- igienizarea la timp a focarelor de infecție cronică (dinți cariați, sinuzită cronică, amigdalită etc.);
- tratament complet de urmărire a bolilor infecțioase și inflamatorii;
- controlul stării funcționale a structurilor creierului după leziuni cerebrale traumatice.
Videoclip YouTube legat de articol:

Olesya Smolnyakova Terapie, farmacologie clinică și farmacoterapie Despre autor
Studii: superioare, 2004 (GOU VPO „Kursk State Medical University”), specialitatea „Medicină generală”, calificare „doctor”. 2008-2012 - Student postuniversitar al Departamentului de farmacologie clinică, KSMU, candidat la științe medicale (2013, specialitatea „Farmacologie, farmacologie clinică”). 2014-2015 - recalificare profesională, specialitatea „Management în educație”, FSBEI HPE „KSU”.
Informațiile sunt generalizate și furnizate numai în scop informativ. La primul semn de boală, consultați-vă medicul. Automedicația este periculoasă pentru sănătate!