- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Modificat ultima dată 2025-11-02 20:14.
Astm bronșic la copii
Conținutul articolului:
- Cauze și factori de risc
- Formele bolii
- Simptomele astmului bronșic la copii
- Diagnostic
- Tratamentul astmului bronșic la copii
- Consecințe potențiale și complicații
- Prognoza
- Prevenirea astmului bronșic la copii
Astmul bronșic la copii este o boală cronică a tractului respirator asociată cu hiperreactivitatea bronhiilor, adică sensibilitatea crescută a acestora la iritanți. Boala este răspândită: conform statisticilor, aproximativ 7% dintre copii suferă de aceasta. Boala se poate manifesta la orice vârstă și la copiii de orice gen, dar apare mai des la băieții de la 2 la 10 ani.

Astmul bronșic este o boală cronică frecventă la copii
Principalul semn clinic al astmului bronșic la un copil este atacurile recurente de respirație scurtă sau sufocare cauzate de obstrucția bronșică reversibilă larg răspândită asociată cu bronhospasm, hipersecreție de mucus și edem mucosal.
În ultimii ani, incidența astmului bronșic la copii a crescut peste tot, dar mai ales în țările dezvoltate economic. Experții explică acest lucru prin faptul că în fiecare an se utilizează din ce în ce mai multe materiale artificiale, produse chimice de uz casnic, produse alimentare industriale care conțin un număr mare de alergeni. Trebuie avut în vedere faptul că boala rămâne adesea nediagnosticată, deoarece poate fi deghizată ca alte patologii ale sistemului respirator și, mai presus de toate, ca o exacerbare a bolii pulmonare obstructive cronice (BPOC).
Cauze și factori de risc
Factorii de risc pentru dezvoltarea astmului bronșic la copii sunt:
- predispoziție ereditară;
- contact constant cu alergeni (deșeuri de acarieni ai prafului, spori de mucegai, polen, proteine din urină uscată și salivă, mătreață și păr de companie, puf de păsări, alergeni alimentari, alergeni pentru gândaci);
- fum pasiv (inhalarea fumului de tutun).
Factorii provocatori (declanșatori) care afectează mucoasa bronșică inflamată și duc la dezvoltarea unui atac de astm bronșic la copii sunt:
- infecții virale respiratorii acute;
- poluanți atmosferici precum sulf sau oxid de azot;
- β-blocante;
- medicamente antiinflamatoare nesteroidiene (Aspirina, Analgin, Paracetamol, Nurofen etc.);
- mirosuri înțepătoare;
- activitate fizică semnificativă;
- sinuzită;
- inhalarea aerului rece;
- reflux gastroesofagian.

Factori de risc pentru dezvoltarea astmului bronșic la copii
Formarea astmului bronșic la copii începe cu dezvoltarea unei forme speciale de inflamație cronică în bronhii, care devine cauza hiperreactivității lor, adică o sensibilitate crescută la efectele iritanților nespecifici. În patogeneza acestei inflamații, rolul principal aparține limfocitelor, mastocitelor și eozinofilelor - celule ale sistemului imunitar.
Bronhiile inflamate hiperreactive răspund la factorii declanșatori prin hipersecreție de mucus, spasm al mușchilor netezi bronșici, edem și infiltrare mucoasă. Toate acestea duc la dezvoltarea sindromului respirator obstructiv, care se manifestă clinic printr-un atac de sufocare sau dificultăți de respirație.
Formele bolii
Conform etiologiei, astmul bronșic la copii poate fi:
- alergic;
- nealergic;
- amestecat;
- nespecificat.
Ca formă specială, medicii disting astmul bronșic al aspirinei. Pentru ea, factorul declanșator este aportul de medicamente antiinflamatoare nesteroidiene de către copil. Este adesea complicat de dezvoltarea statutului asthmaticus.
În funcție de gravitate, există mai multe tipuri de curs clinic de astm bronșic la copii:
- Ușor episodic. Atacurile apar mai puțin de o dată pe săptămână. În perioada interictală, nu există semne de astm bronșic la copil, funcția pulmonară nu este afectată.
- Lumina persistentă. Atacurile apar mai des de o dată pe săptămână, dar nu zilnic. În timpul unei exacerbări, somnul copilului este deranjat, activitatea normală în timpul zilei se agravează. Indicatorii de spirometrie sunt normali.
- Moderat greu. Atacurile de sufocare apar aproape zilnic. Drept urmare, activitatea și somnul copiilor sunt afectate semnificativ. Pentru a-și îmbunătăți starea, au nevoie de utilizarea zilnică a β-antagoniștilor inhalați. Indicatorii de spirometrie sunt reduși cu 20-40% din norma de vârstă.
- Greu. Crizele de astm apar de mai multe ori pe zi, adesea noaptea. Exacerbările frecvente determină afectarea dezvoltării psihomotorii a copilului. Indicatorii funcției respiratorii sunt reduși cu mai mult de 40% din norma de vârstă.

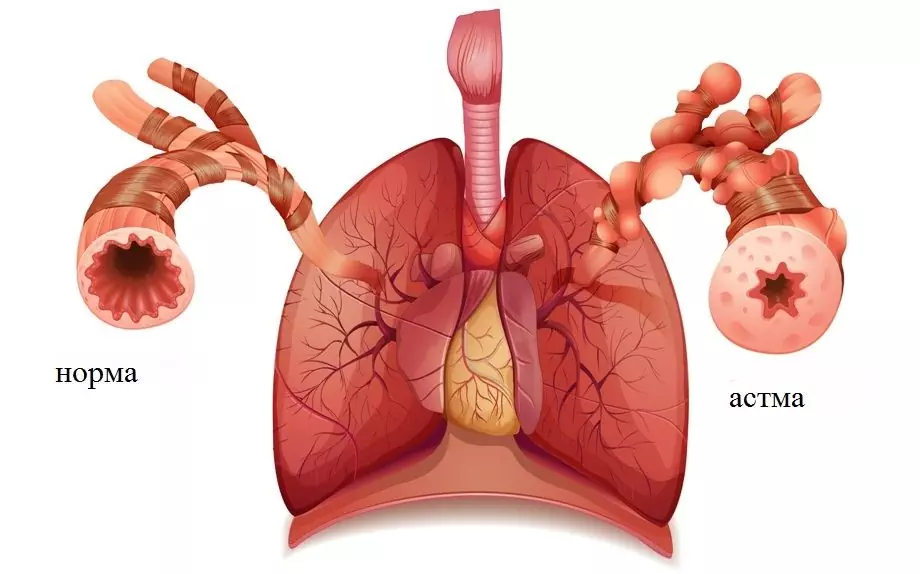
Starea căilor respiratorii în astmul bronșic
Simptomele astmului bronșic la copii
Sufocarea sau scurtarea respirației la copiii cu astm bronșic pot apărea în orice moment al zilei, dar cel mai adesea apar noaptea. Principalele simptome ale astmului bronșic la copii:
- un atac de dispnee expiratorie (dificultate la expirare) sau sufocare;
- tuse neproductivă cu spută lipicioasă, greu de separat;
- cardiopalmus;
- șuierătoare șuierătoare uscată (bâzâind), intensificându-se în momentul inhalării; sunt auzite nu numai în timpul auscultației, ci și la distanță și, prin urmare, sunt numite și respirație șuierătoare la distanță;
- sunet de percuție în cutie, a cărui apariție se explică prin hiper-aerisirea țesutului pulmonar.

Tuse neproductivă și dificultăți de respirație - simptome de astm bronșic la un copil
Simptomele astmului bronșic la copii în momentul unui atac sever devin diferite:
- cantitatea de sunete respiratorii scade;
- apare și crește cianoza pielii și a mucoaselor;
- puls paradoxal (o creștere a numărului de unde puls în momentul expirației și o scădere semnificativă, până la dispariția completă în momentul inhalării);
- participarea la actul de respirație a mușchilor auxiliari;
- luând o poziție forțată (așezat, sprijinindu-și mâinile pe pat, pe spătarul unui scaun sau pe genunchi).
La copii, dezvoltarea unui atac de astm bronșic este adesea precedată de o perioadă de precursori (tuse uscată, congestie nazală, cefalee, anxietate, tulburări de somn). Atacul durează de la câteva minute la câteva zile.
Dacă un atac de astm bronșic continuă la un copil mai mult de șase ore la rând, această afecțiune este considerată ca fiind astmatic.
După rezolvarea unui atac de astm bronșic la copii, frunzele sputei groase și vâscoase, ceea ce duce la o respirație mai ușoară. Tahicardia este înlocuită de bradicardie. Tensiunea arterială scade. Copilul devine inhibat, letargic, indiferent față de mediu și adesea adoarme profund.
În perioadele interictale, copiii care suferă de astm bronșic se pot simți destul de bine.
Diagnostic
Pentru diagnosticarea corectă a astmului bronșic la copii, este necesar să se ia în considerare datele unui istoric alergic, studii de laborator, fizice și instrumentale.
Metodele de cercetare de laborator pentru suspectul de astm bronșic la copii includ:
- test de sânge general (eozinofilia este adesea detectată);
- microscopia sputei (cristale Charcot-Leiden, spirale ale lui Kurshman, o cantitate semnificativă de epiteliu și eozinofile);
- studiul compoziției gazoase a sângelui arterial.
Diagnosticul astmului bronșic la copii include o serie de studii speciale:
- teste ale funcției pulmonare (spirometrie);
- stabilirea testelor cutanate pentru identificarea alergenilor cauzali;
- identificarea hiperactivității bronșice (teste provocatoare cu un alergen suspectat, activitate fizică, aer rece, soluție hipertonică de clorură de sodiu, acetilcolină, histamină);
- Raze x la piept;
- bronhoscopie (extrem de rară).

Spirometria vă permite să investigați funcția pulmonară la astmul bronșic suspectat la copii
Diagnosticul diferențial este necesar cu următoarele condiții:
- corpuri străine ale bronhiilor;
- chisturi bronhogene;
- traheo și bronhomalacie;
- bronșită obstructivă;
- bronșiolită obliterantă;
- fibroză chistică;
- laringospasm;
- infecție virală respiratorie acută.
Tratamentul astmului bronșic la copii
Principalele domenii de tratament pentru astmul bronșic la copii sunt:
- identificarea factorilor care determină exacerbarea astmului bronșic și eliminarea sau limitarea contactului cu declanșatorii;
- dieta hipoalergenică de bază;
- terapie medicamentoasă;
- tratament de reabilitare non-medicamentos.
Terapia medicamentoasă pentru astmul bronșic la copii se efectuează utilizând următoarele grupe de medicamente:
- bronhodilatatoare (stimulente ale receptorilor adrenergici, metilxantine, anticolinergice);
- glucocorticoizi;
- stabilizatori ai membranei mastocitare;
- inhibitori de leucotriene.

Medicamentele simptomatice pot opri rapid bronhospasmul
Pentru a preveni exacerbările astmului bronșic, copiilor li se prescrie o terapie medicamentoasă de bază. Schema sa este în mare măsură determinată de severitatea evoluției bolii:
- astm intermitent ușor - bronhodilatatoare cu acțiune scurtă (agoniști β-adrenergici) dacă este necesar, dar nu mai des de 3 ori pe săptămână;
- astm persistent ușor - cromalin sodic zilnic sau glucocorticoizi prin inhalare plus bronhodilatatoare cu acțiune lungă, dacă este necesar, bronhodilatatoare cu acțiune scurtă, dar nu mai des de 3-4 ori pe zi;
- astm moderat - inhalare zilnică de glucocorticoizi în doză de până la 2.000 mcg, bronhodilatatoare cu acțiune prelungită; dacă este necesar, pot fi utilizate bronhodilatatoare cu acțiune scurtă (nu mai mult de 3-4 ori pe zi);
- astm sever - inhalarea zilnică a glucocorticoizilor (dacă este necesar, pot fi prescrise într-un curs scurt sub formă de tablete sau injecții), bronhodilatatoare cu acțiune îndelungată; pentru ameliorarea unui atac - bronhodilatatoare cu acțiune scurtă.
Terapia pentru un atac de astm bronșic la copii include:
- oxigenoterapie;
- agoniști β-adrenergici (Salbutamol) prin inhalare;
- clorhidrat de epinefrină subcutanat;
- Eufillin intravenos;
- glucocorticoizi în interior.
Indicațiile pentru spitalizare sunt:
- pacientul aparține unui grup de mortalitate ridicat;
- ineficiența tratamentului;
- dezvoltarea statusului astmatic;
- exacerbare severă (volumul expirator forțat în 1 secundă este mai mic de 60% din norma de vârstă).
În tratamentul astmului bronșic la copii, este important să identificați și să eliminați alergenul, care este factorul declanșator. Pentru aceasta, este adesea necesar să se schimbe dieta și stilul de viață al copilului (dieta hipoalergenică, viața hipoalergenică, schimbarea reședinței, despărțirea de un animal de companie). În plus, pot fi prescrise antihistaminice pe termen lung copiilor.

Pentru tratamentul eficient al astmului bronșic la un copil, este important să identificați alergenul și să-l eliminați
Dacă alergenul este cunoscut, dar este imposibil să scapi de contactul cu acesta dintr-un motiv sau altul, atunci se prescrie imunoterapie specifică. Această metodă se bazează pe introducerea la pacient (parenterală, orală sau sublinguală) a dozelor crescând treptat de alergen, ceea ce reduce sensibilitatea organismului la acesta, adică apare hiposensibilizarea.
În perioada de remisie, copiilor cu astm bronșic li se arată fizioterapie:
- speleoterapie;
- exerciții de respirație;
- presopunctura;
- masaj la piept;
- hidroterapie;
- ultrafonoforeza;
- electroforeză;
- magnetoterapie;
- Terapia UHF;
- inductotermie;
- aeroionoterapie.
Consecințe potențiale și complicații
Principalele complicații ale astmului bronșic sunt:
- statutul astmatic;
- pneumotorax;
- inima pulmonară.
La copiii care suferă de o formă severă a bolii, terapia cu glucocorticoizi poate fi însoțită de dezvoltarea unui număr de efecte secundare:
- încălcarea echilibrului apei și electroliților cu posibila apariție a edemului;
- creșterea tensiunii arteriale;
- creșterea excreției de calciu din organism, care este însoțită de fragilitate crescută a țesutului osos;
- o creștere a concentrației de glucoză din sânge, până la formarea diabetului zaharat steroid;
- risc crescut de apariție și exacerbare a ulcerului gastric și a ulcerului duodenal;
- scăderea capacității regenerative a țesuturilor;
- coagulare crescută a sângelui, ceea ce crește riscul de tromboză;
- scăderea rezistenței la infecții;
- obezitate;
- fata lunii;
- tulburări neurologice.
Prognoza
Prognosticul vieții la copiii cu astm bronșic este, în general, favorabil. După pubertate, atacurile de astm bronșic se opresc la 20-40% dintre copii. Restul bolii persistă pe tot parcursul vieții. Riscul de deces în timpul unui atac de sufocare crește în următoarele cazuri:
- o istorie de peste trei spitalizări pe an;
- un istoric de spitalizare în secția de terapie intensivă;
- au existat cazuri de ventilație mecanică (ventilație artificială pulmonară);
- un atac de astm bronșic a fost însoțit cel puțin o dată de pierderea cunoștinței.
Prevenirea astmului bronșic la copii
Importanța prevenirii astmului bronșic la copii nu poate fi supraestimată. Include:
- alăptarea în primul an de viață;
- introducerea treptată a alimentelor complementare în strictă conformitate cu vârsta copilului;
- tratamentul activ în timp util al bolilor respiratorii;
- menținerea curată a casei (curățare umedă, respingerea covoarelor și jucăriilor moi);
- refuzul de a păstra animale de companie (dacă există, respectarea atentă a regulilor de igienă);
- prevenirea copiilor de la inhalarea fumului de tutun (fum pasiv);
- sport regulat;
- vacanță anuală pe litoral sau la munte.
Videoclip YouTube legat de articol:

Elena Minkina Doctor anestezist-resuscitator Despre autor
Studii: a absolvit Institutul Medical de Stat din Tașkent, specializarea medicină generală în 1991. Cursuri de perfecționare promovate în mod repetat.
Experiență profesională: anestezist-resuscitator al complexului de maternitate al orașului, resuscitator al secției de hemodializă.
Informațiile sunt generalizate și furnizate numai în scop informativ. La primul semn de boală, consultați-vă medicul. Automedicația este periculoasă pentru sănătate!