- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Modificat ultima dată 2025-11-02 20:14.
Sângerări obstetricale
Conținutul articolului:
- Cauze
- Tipuri
- Etape
- Semne
- Diagnostic
- Tratament
- Prevenirea
- Consecințe și complicații
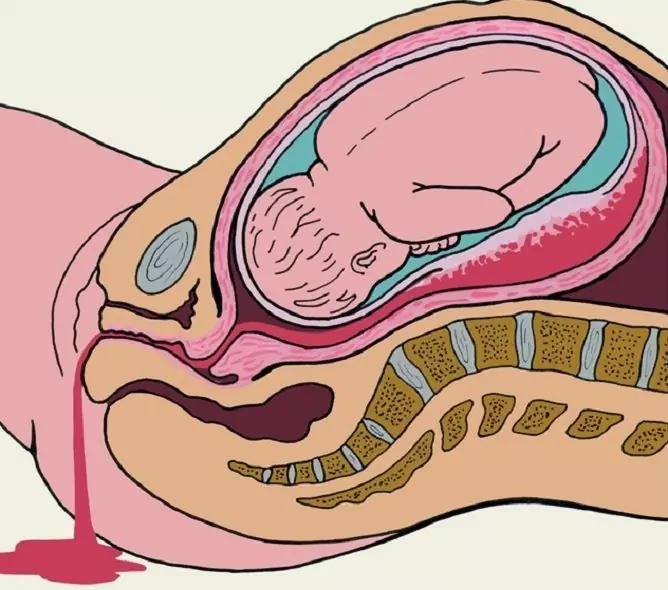
Obstetric se referă la sângerarea din canalul de naștere care apare în timpul sarcinii, nașterii și a perioadei postpartum precoce. Potrivit diverselor surse, acestea sunt observate la 4-12% din toate sarcinile.
Hemoragiile obstetricale reprezintă întotdeauna o amenințare gravă pentru viața și sănătatea unei femei; în structura mortalității materne, acestea ocupă primul loc.

Sângerarea obstetrică apare în timpul sarcinii, nașterii sau postpartum devreme
Cauze
În primul trimestru de sarcină, sângerarea poate rezulta din:
- sarcină cervicală;
- deriva chistică;
- sarcină nedezvoltată;
- avort spontan;
- unele patologii ale colului uterin (cancer, polipi).
În a doua jumătate a sarcinii, cauzele sângerării obstetricale sunt:
- abruptie placentara prematura;
- placenta previa;
- ruperea uterului.
Cauzele sângerării obstetricale care apar în timpul travaliului:
- ruperea colului uterin;
- ruperea corpului uterului;
- abruptie placentara prematura;
- atașament parțial adevărat sau dens al placentei;
- resturi de țesut placentar în cavitatea uterină;
- spasm al faringelui cu încălcarea placentei.

Sarcina multiplă este, de asemenea, un factor de risc pentru dezvoltarea sângerărilor obstetricale.
În perioada postpartum timpurie, cea mai frecventă cauză de sângerare obstetrică este hipotonia uterină, adică contracția sa insuficientă. Factori de risc pentru dezvoltarea sângerărilor uterine hipotonice:
- istoric obstetric și ginecologic împovărat;
- gestoză;
- sarcină multiplă;
- polihidramnios;
- fruct mare.
Tipuri
În funcție de cauză, sângerarea obstetrică poate fi împărțită aproximativ în mai multe tipuri:
- Asociat cu tonus uterin insuficient.
- Asociat cu tulburări ale coagulării sângelui.
- Asociat cu o întârziere a cavității uterine a embrionului sau a țesuturilor placentare.
- Asociat cu leziuni traumatice ale uterului și (sau) canalului de naștere.
Etape
În funcție de volumul de sânge pierdut, sângerarea obstetrică este în mai multe etape:
- Pierderea acută de sânge.
- Sindromul pierderilor masive de sânge.
- Șoc hemoragic.
Semne
Principalul simptom al sângerării obstetricale este sângerarea din tractul genital al unei femei. Pentru sângerările obstetricale, este caracteristică apariția bruscă și bruscă, acestea dobândind rapid un caracter masiv, adesea combinat cu sindromul durerii.
Pe fondul pierderii de sânge la femei, parametrii hemodinamici se agravează, se dezvoltă hipoxie circulatorie și anemică. Acest lucru se manifestă prin următoarele semne:
- paloarea pielii;
- slăbiciune severă;
- greaţă;
- transpirație rece;
- scăderea tensiunii arteriale;
- tahicardie;
- dispnee;
- scăderea cantității de urină.
Pe măsură ce crește cantitatea de pierderi de sânge, severitatea simptomelor crește. Conștiința este deranjată - până la pierderea ei completă.

Sângerarea obstetrică începe de obicei brusc, devine rapid masivă și duce adesea la dezvoltarea coagulopatiei
Sângerarea obstetrică duce adesea la dezvoltarea unei coagulopatii de tipul coagulării intravasculare diseminate (DIC), care este însoțită de sângerări masive care amenință viața femeii. Diferența dintre sângerarea coagulopatică din alte tipuri este că sângele care curge din tractul genital formează cheaguri foarte slabe sau nu le formează deloc.
Diagnostic
Diagnosticul sângerării obstetricale are ca scop aflarea cauzei acestora, dar este necesară asistență medicală de urgență. De obicei, diagnosticul se efectuează conform următorului algoritm:
- Luând anamneză. Medicul specifică când a avut loc sângerarea, ce a precedat apariția acesteia, care este volumul pierderii de sânge înainte de începerea examinării și caracteristicile evoluției sarcinii.
- Apelarea unui asistent de laborator pentru prelevarea de sânge. Grupul sanguin al pacientului și Rh, nivelul hemoglobinei, timpul de coagulare a sângelui sunt determinate urgent, se face o coagulogramă.
- Examinare generală, inclusiv măsurarea tensiunii arteriale, numărarea pulsului, frecvența respiratorie.
- Examen ginecologic extern. Examinați organele genitale externe, palpați uterul prin peretele abdominal anterior, evaluând mărimea acestuia și starea tonului miometrului.
- Inspecția în oglinzi. Cu ajutorul unui specul vaginal, ginecologul examinează vaginul și colul uterin pentru eventuale leziuni, precum și prezența neoplasmelor canalului cervical.
- Ecografia uterului. În timpul studiului, la femeile gravide, se determină starea fătului și localizarea placentei și se relevă posibila sa detașare prematură. În perioada postpartum, ultrasunetele pot detecta o întârziere a cavității uterine a lobulilor placentari sau a membranelor fetale.
- Cardiotocografie. Metoda vă permite să evaluați starea fătului.

Pentru a preveni și a afla cauza sângerării obstetricale, o femeie trebuie examinată în mod regulat
Tratament
Sarcina principală a tratamentului sângerării obstetricale este implementarea hemostazei fiabile, salvarea vieții femeii și, dacă este posibil, a fătului. O femeie însărcinată trebuie internată într-un spital. I se oferă repaus la pat strict și supraveghere medicală atentă.
Terapia conservatoare pentru sângerarea obstetrică care apare în orice stadiu al sarcinii și în orice stadiu al travaliului are ca scop tratarea patologiei de bază care a cauzat sângerarea. În plus, se efectuează corectarea activă a consecințelor pierderii masive de sânge.
Dacă sângerarea obstetrică apare în timpul unei sarcini premature și, în același timp, conform studiilor obiective, starea fătului nu este afectată, terapia vizează atât oprirea sângerării, cât și menținerea sarcinii. Include programarea:
- tocolitice;
- droguri fortifiante;
- angioprotectori;
- agenți care afectează reologia sângelui;
- sedative.
Odată cu pierderea masivă de sânge cauzată de abrupția prematură a placentei, poate fi necesară transfuzia de sânge integral, masă eritrocitară și plasmă.
Dacă sângerarea obstetrică apare în ultimul trimestru de sarcină sau în perioada inițială de travaliu, în unele cazuri se utilizează cezariană de urgență pentru a o opri. Indicațiile sunt:
- placenta previa completa;
- abruptie placentara prematura, insotita de sangerari masive;
- cancer cervical;
- ruperea corpului uterului.
Pentru a opri sângerarea obstetrică care apare în perioada postpartum, efectuați:
- introducerea medicamentelor de reducere a uterului (uterotonice);
- examinarea manuală a cavității uterine cu îndepărtarea placentei și a membranelor fetale rămase;
- masajul corpului uterului pe pumn.
Dacă nu este posibilă oprirea sângerării prin metode conservatoare, pentru a salva vieți, femeile recurg la îndepărtarea uterului.

Pentru sângerări obstetricale masive la sfârșitul sarcinii, se efectuează o operație cezariană de urgență
Cu sângerări obstetricale severe în timpul sarcinii sau al nașterii, se efectuează mai întâi o operație cezariană, după care se efectuează o ligatură a arterelor uterine. Dacă acest lucru nu duce la efectul clinic adecvat, se efectuează amputarea sau extirparea uterului.
Indicațiile pentru îndepărtarea uterului în perioada postpartum sunt:
- Uterul lui Couveler;
- incapacitatea de a realiza hemostaza prin metode conservatoare.
În perioada postpartum, sângerarea obstetrică este adesea cauzată de traume la nivelul canalului de naștere. În acest caz, lacrimile sunt suturate.
Prevenirea
Prevenirea apariției sângerărilor obstetricale include următoarele măsuri:
- examinarea și tratamentul bolilor ginecologice și somatice identificate la o femeie în stadiul planificării sarcinii;
- înregistrarea timpurie a unei femei însărcinate;
- vizite regulate programate la un obstetrician-ginecolog din raionul gravid;
- diagnosticarea și tratarea în timp util a oricăror complicații ale sarcinii (amenințări de întrerupere spontană, insuficiență placentară, gestoză, hipertensiune arterială);
- controlul nivelului glicemiei;
- nutriția rațională a unei femei însărcinate;
- terapie regulată cu exerciții fizice;
- gestionarea rațională a nașterii.
Consecințe și complicații
Prognosticul sângerărilor obstetricale, în special masive, este întotdeauna grav. Cele mai frecvente complicații sunt:
- hipoxie fetală;
- moarte fetală intrauterină;
- dezvoltarea uterului Kuveler;
- dezvoltarea sindromului de coagulare intravascular diseminat;
- șoc hemoragic;
- insuficiență renală acută;
- Sindromul Sheehan;
- moartea unei femei.
Videoclip YouTube legat de articol:

Elena Minkina Doctor anestezist-resuscitator Despre autor
Studii: a absolvit Institutul Medical de Stat din Tașkent, specializarea medicină generală în 1991. Cursuri de perfecționare promovate în mod repetat.
Experiență profesională: anestezist-resuscitator al complexului de maternitate al orașului, resuscitator al secției de hemodializă.
Informațiile sunt generalizate și furnizate numai în scop informativ. La primul semn de boală, consultați-vă medicul. Automedicația este periculoasă pentru sănătate!