- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Modificat ultima dată 2025-11-02 20:14.
Dermatita atopica
Conținutul articolului:
- Cauze și factori de risc
- Formele bolii
- Stadiile bolii
- Simptome
- Diagnostic
- Tratament
- Posibile complicații și consecințe
- Prognoza
- Prevenirea
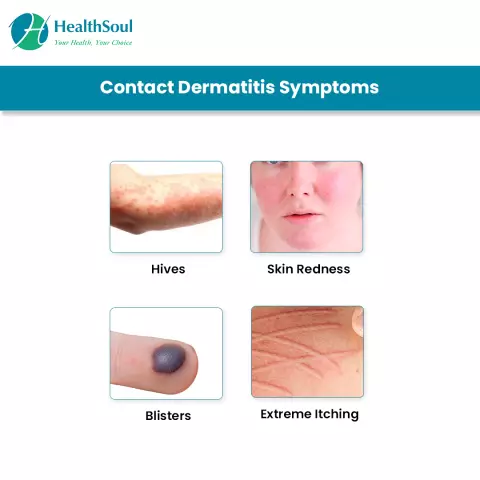
Dermatita atopică este o boală de piele inflamator-alergică cronică, determinată genetic, cu un curs recurent, caracterizată prin mâncărime primară, erupții papulare și lichenificare.

Manifestări cutanate ale dermatitei atopice
Erupțiile papulare sunt elemente necavite de diferite diametre (de la 1 la 20 mm), consistență și culoare care se ridică deasupra nivelului pielii.
Termenul "lichenificare" înseamnă îngroșarea pielii, hiperpigmentarea acestora și creșterea tiparului pielii.
În 1891 L. Brock și L. Jacquet dintr-un grup numeros de afecțiuni ale pielii, însoțite de erupții papulare și îngroșarea pielii, au izolat o boală independentă care se dezvoltă ca urmare a zgârieturilor în locurile de mâncărime primară și au desemnat-o cu termenul „neurodermatită”. Termenul „dermatită atopică” a fost propus în 1935 de M. Sulzberger și este utilizat pentru a desemna leziuni ale pielii rezultate din patologia ereditară a întregului organism - atopie.
Atopia este o stare fixă genetic de pregătire alergică crescută a corpului, caracterizată prin prezența unei cantități excesive de imunoglobuline din clasa E (IgE) în sânge.
În țările dezvoltate, bolile alergice reprezintă o problemă socio-economică gravă - potrivit diferitelor surse, 35-40% din populație suferă de ele. În structura patologiei alergice, dermatita atopică ocupă una dintre pozițiile de conducere: conform rezultatelor unui studiu internațional la nivel mondial, ea reprezintă fiecare al cincilea caz de dermatoză alergică.
Începând cu anii 90 ai secolului XX, incidența dermatitei atopice s-a dublat, ceea ce se explică prin situația nefavorabilă a mediului, stresul cronic, răspândirea hranei artificiale, vaccinările în masă, nutriția inadecvată cu o proporție mare de alimente rafinate și prevalența pe scară largă a obiceiurilor proaste. Cu toate acestea, cauzele exacte ale dermatitei sunt necunoscute.
Femeile sunt mai susceptibile la dermatita atopică (65%).
S-a constatat că dermatita atopică se dezvoltă la 81% dintre copii dacă ambii părinți sunt bolnavi, la 59% dacă doar unul dintre părinți este bolnav, iar celălalt are o patologie alergică a căilor respiratorii, iar la 56% dacă doar unul dintre părinți este bolnav.
În 70% din cazuri, dermatita atopică este un anunț al unor afecțiuni precum febra fânului, urticaria, astmul bronșic, rinita alergică, edemul lui Quincke. În acest caz, boala este privită ca prima manifestare a „marșului alergic”.
Cauze și factori de risc
Dermatita atopică este o boală multifactorială, cauzele căreia stau într-o combinație complexă de caracteristici moștenite și influențe externe.
Cauza principală a bolii - o predispoziție ereditară la alergii - este provocată de o încălcare a controlului genetic al producției de citokine, în special interleukina-4 și interleukina-17 (IL-4, IL-17), care este însoțită de o producție excesivă de imunoglobulină E, o reacție specifică la alergeni și hipersensibilitate generală. Mecanismele locale ale dermatitei atopice sunt, de asemenea, ereditare: acumularea de celule Langerhans în piele, o creștere a numărului de receptori IgE pe membranele lor, o încălcare a permeabilității barierei cutanate etc.
Factori provocatori externi:
- curs nefavorabil de sarcină, naștere și perioada postpartum;
- malnutriția mamei în timpul sarcinii (sarcină antigenică ridicată asupra fătului) și alăptării;
- atașament târziu la sân;
- hrănire artificială;
- perturbarea imunității imunologice la alergenii alimentari ca urmare a nutriției inadecvate în primul an de viață;
- tulburări neuroendocrine;
- contact frecvent cu alergeni;
- patologie gastrointestinală concomitentă, în special tulburări ale florei intestinale normale (89%), ducând la deteriorarea barierei digestive și absorbția accelerată a antigenelor;
- efecte psihotraumatice (afectarea funcționării sistemelor nervoase centrale și periferice care controlează mecanismele mâncărimii);
- regim irațional cu stres fizic și emoțional excesiv.

Cauza dermatitei atopice este o predispoziție ereditară la alergii
Alergeni cauzali (până la 100% din cazuri la copii mici):
- lapte de vacă (86%);
- proteine de pui (82%);
- pește (63%);
- cereale (45%);
- legume și fructe de culoare portocalie și roșie (43%);
- arahide (38%);
- proteine din soia (26%).
De fapt, alergia alimentară este o sensibilizare inițială, pe baza căreia se creează o sensibilitate crescută la alți alergeni prin mecanisme încrucișate.
Formele bolii
Nu există o clasificare general acceptată a dermatitei atopice. Există mai multe criterii după care boala este clasificată.
Opțiuni pentru cursul severității:
- ușoară - leziune cutanată limitată (nu mai mult de 5%), mâncărime ușoară care nu agravează somnul pacientului, simptome cutanate neexprimate (hiperemie ușoară sau umflături, papule și vezicule unice), exacerbări rare (de 1-2 ori pe an);
- leziuni cutanate moderate - răspândite (până la 50%), mâncărime moderată sau intensă, reacție inflamatorie a pielii (hiperemie semnificativă, exudație sau lichenificare, zgârieturi multiple), exacerbări de 3-4 ori pe an;
- sever - mai mult de 50% din piele este afectată, intensă, debilitantă, perturbând grav calitatea vieții mâncărime, hiperemie severă, edem tisular sau lichenificare, zgârieturi multiple, fisuri, eroziune, curs recurent continuu.
Prin intensitatea cursului: proces acut, subacut și cronic.
După prevalență:
- dermatită limitată - nu mai mult de 5% din suprafața pielii este afectată;
- dermatită răspândită - până la 50% din zona pielii este afectată;
- dermatită difuză - mai mult de 50% din suprafața pielii este implicată în procesul inflamator.
Forme clinice ale dermatitei atopice:
- exudativ („umed”);
- eritemato-scuamoase (există zone de roșeață și scalare cu limite fuzzy, papule mici și zgârieturi predispuse la fuziune);
- eritemato-scuamoase cu lichenificare;
- lichenoid;
- pruriginos (papule mari, persistente, emisferice, însoțite de mâncărime severă).
Stadiile bolii
În funcție de vârsta pacienților, se disting următoarele etape ale bolii:
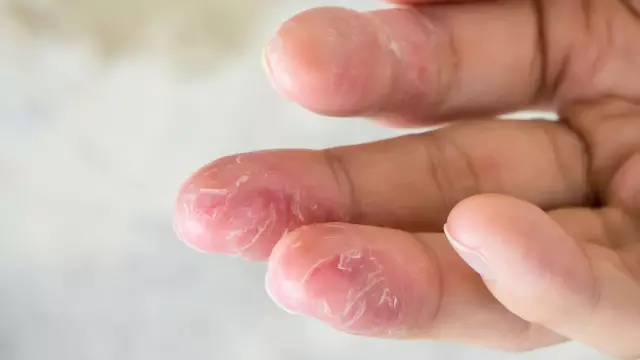
- Sugar (până la 2 ani), manifestat prin reacții cutanate acute localizate pe față (în frunte, obraji, care se extind adesea până la gât), scalp, suprafața exterioară a picioarelor și fese. Procesul este reprezentat de roșeață, umflături, respirație, urmată de formarea crustelor.
- Copii (de la 2 la 13 ani). Există o îngroșare a pielii, prezența papulelor eritematoase cu localizare tipică în pliurile pielii (formă lichenoidă), la 52% dintre copii în această etapă există o leziune a feței (fața atopică), erupții pe suprafețele flexoare ale încheieturilor, articulațiilor gleznei, cotului și fosei poplitee.
- Adolescent și adult. Se caracterizează printr-un curs continuu recurent, lichenizare pronunțată, uscăciune și descuamare a pielii cu o leziune predominantă a pielii feței, a corpului superior, a suprafețelor extensoare ale extremităților.

Etapele (etapele) dermatitei atopice
Simptome
În 1980, J. Hanifin și H. Rajka au introdus criterii de diagnostic pentru dermatita atopică, care sunt împărțite în două grupe: simptome obligatorii și altele.
Manifestări obligatorii ale bolii:
- un anumit aspect al erupțiilor și localizarea lor (la adulți, lichenizarea și zgârierea sunt localizate pe suprafețele flexoare, la copii - pe suprafața feței și a extensorului, prezența crustelor, crăpăturilor și simetria procesului sunt caracteristice);
- curs cronic cu episoade de exacerbări (sub influența factorilor provocatori) și remisie, de natură sezonieră, debutul bolii nu mai târziu de adolescență;
- mâncărime;
- atopie în istorie sau ereditate agravată de atopie.
Simptomele suplimentare includ:
- debutul bolii la o vârstă fragedă;
- xeroză (uscăciune și rugozitate a pielii);
- ihtioză, lichen de păr sau model crescut pe palme;
- Pliuri Denier-Morgan (riduri adânci pe pleoapele inferioare);
- cearcăne în jurul ochilor (strălucire alergică);
- conjunctivită;
- keratoconus (așa-numita cornee conică);
- cataracta subcapsulară anterioară;
- mâncărime cu transpirație crescută;
- primul tip de reactivitate a pielii (reacție de hipersensibilitate de tip întârziat);
- localizarea perifoliculară a erupțiilor cutanate;
- paloare sau înroșirea feței;
- pliuri pe partea din față a gâtului;
- leziuni infecțioase frecvente ale pielii;
- dermatită pe pielea mâinilor și a picioarelor;
- eczema mameloanelor;
- dermografism alb;
- niveluri crescute de IgE serice.
În funcție de vârsta pacientului și de stadiul bolii, manifestările clinice pot varia: natura erupțiilor cutanate, localizarea lor și severitatea procesului se schimbă.
Diagnostic
Diagnosticul „dermatitei atopice” se stabilește pe baza unui tablou clinic caracteristic, a anamnezei alergice ereditare (o anamneză colectată corect în 90% din cazuri permite formularea diagnosticului corect) și a rezultatelor studiilor suplimentare:
- teste cutanate;
- teste provocatoare cu alergeni;
- studii privind nivelul imunoglobulinei E.
Pentru a standardiza diagnosticul de dermatită atopică în țările europene, a fost introdus sistemul SCORAD (Raport de consens al Grupului de lucru european pentru dermatita atopică, 1993) și a fost adoptată scara dermatitei atopice. Combină indicatori precum zona corpului afectată, intensitatea manifestărilor clinice și simptomele subiective (mâncărime și insomnie). Severitatea simptomelor bolii este evaluată în puncte și rezumată.

Evaluarea severității dermatitei atopice utilizând sistemul SCORAD
A fost compilat un atlas de fotografii de referință, care demonstrează intensitatea eritemului, a elementelor edematoase și papulare, a expirării, a crustelor, a excoriației, lichenificării și a pielii uscate.
Tratament
Deoarece dermatita atopică aparține grupului de boli inflamatorii-alergice ale pielii, principalele direcții de tratament sunt:
- prevenirea contactelor cu alergeni semnificativi din punct de vedere cauzal, pentru care se recomandă terapia prin dietă de eliminare și controlul factorilor de mediu nefavorabili;
- farmacoterapie sistemică cu antihistaminice, antiinflamatoare și blocante ale mediatorilor alergici;
- imunoterapie;
- corectarea patologiei concomitente (tratamentul bolilor tractului digestiv, medicamentelor metabolice și terapiei antioxidante, normalizarea stării funcționale a sistemului nervos, igienizarea focarelor infecției cronice);
- medicamente de uz extern pentru ameliorarea simptomelor bolii și produse cosmetice speciale pentru eliminarea defectului funcției protectoare a pielii, înmoaie și hidratează.

Ca parte a terapiei complexe a dermatitei atopice, sunt prezentate emolienți cosmetici și creme hidratante pentru piele
Posibile complicații și consecințe
Principala complicație a dermatitei atopice este infecția pielii (piodermă, infecție virală sau infecție fungică) în timpul zgârieturilor.
Prognoza
Farmacoterapia patogenetică complexă și utilizarea agenților externi, cu respectarea strictă a recomandărilor, asigură o remisie stabilă a bolii și previn reapariția acesteia. Prognosticul în acest caz este favorabil.
Prevenirea
Crearea unui mediu hipoalergenic este cea mai importantă măsură preventivă. Recomandări cheie:
- excluderea provocatorilor de alimente;
- asigurarea unei ventilații adecvate în gospodării;
- menținerea umidității optime, a temperaturii și a purității aerului;
- refuzul de a folosi mobilier și articole de interior care servesc drept colectoare de praf (covoare, cărți, flori, perdele grele, mobilier tapițat, jucării moi);
- interzicerea utilizării pernelor și păturilor din pene și puf;
- utilizarea produselor cosmetice hipoalergenice;
- contactul cu substanțele chimice de uz casnic numai cu mănuși de protecție;
- refuzul de a purta haine din blană și lână;
- refuzul de a ține animale, păsări și acvarii acasă.
În plus, se recomandă:
- observarea dispensarului unui alergolog;
- tratament spa pe termen lung vara;
- efectuarea procedurilor de restaurare (întărire, iradiere UV, masaj).
Videoclip YouTube legat de articol:

Olesya Smolnyakova Terapie, farmacologie clinică și farmacoterapie Despre autor
Studii: superioare, 2004 (GOU VPO „Kursk State Medical University”), specialitatea „Medicină generală”, calificare „doctor”. 2008-2012 - Student postuniversitar al Departamentului de farmacologie clinică, KSMU, candidat la științe medicale (2013, specialitatea „Farmacologie, farmacologie clinică”). 2014-2015 - recalificare profesională, specialitatea „Management în educație”, FSBEI HPE „KSU”.
Informațiile sunt generalizate și furnizate numai în scop informativ. La primul semn de boală, consultați-vă medicul. Automedicația este periculoasă pentru sănătate!